
التواصل بين الطبيب والمريض: النماذج القائمة على الأدلة والمعايير المهنية

جدول المحتويات
يؤثر التواصل بين الطبيب والمريض تأثيراً مباشراً على مدى فهم المرضى لحالتهم واتباعهم للعلاج وتعافيهم. لهذا السبب يحتاج الأطباء السريريون المعاصرون إلى مهارات تواصل قوية إلى جانب خبراتهم الطبية.
يتجاوز هذا الدليل التعاطف الأساسي لاستكشاف البروتوكولات والأطر القائمة على الأدلة. سنناقش أيضًا تكامل أدوات التصور ثلاثي الأبعاد مثل VOKA لتوحيد تعليم المرضى وتقليل العبء المعرفي وتخفيف المخاطر المهنية.
اتخاذ القرارات المشتركة (SDM) كمعيار للجودة
يتحول النموذج التقليدي "الأبوية الطبية"، حيث يتصرف الأطباء بصفتهم صانعي القرار الوحيدين، نحو ديناميكية أكثر تعاونية. برز نموذج اتخاذ القرارات المشتركة كمعيار ذهبي للرعاية الصحية عالية الجودة. إنها عملية يعمل فيها الأطباء السريريون والمرضى معًا لاختيار الاختبارات والعلاجات وخطط الرعاية بناءً على الأدلة السريرية. يسمح هذا النهج بموازنة المخاطر والنتائج المتوقعة مع تفضيلات المريض وقيمه.
من أجل اتخاذ قرارات مشتركة فعالة، يجب جمع المعلومات القياسية وتنظيمها في إلزامي, مطلوب، و اختياري الفئات. ثم يتم تقديم هذه البيانات إلى المريض وغيره من أخصائيي الرعاية الصحية المشاركين في رعايته.
-
إلزامي (يجب تضمين/تسجيل المعلومات). التاريخ، والموقع، والمريض الذي تمت معاينته/المهني المسؤول، وقائمة المشاكل، ونقطة القرار المشترك والوضع الحالي، والخيارات والمخاطر والفوائد التي تمت مناقشتها.
-
مطلوب (في حال وجودها، يجب تضمين/تسجيل المعلومات). طريقة الاستشارة (على سبيل المثال، وجهاً لوجه)، والموافقة على التسجيل، والمهنيين الآخرين الحاضرين (والأشخاص المرافقين للمريض)، والأشخاص المشاركين في اتخاذ القرار.
-
اختياري (اختيار محلي إذا كانت المعلومات مدرجة/مسجلة). معلومات ما قبل المناقشة، إجراءات ما بعد المناقشة.
إلى مراجعة من 14 دراسة حول المشاركة في اتخاذ القرار في كوريا الجنوبية أشارت إلى أن الإدارة المشتركة للقرار في كوريا الجنوبية تؤدي إلى زيادة رضا المرضى (10/14 دراسة)، وتقليل التضارب في اتخاذ القرار (8 دراسات)، وتحسين المعرفة (9 دراسات).
في ملاحظات المرضى المقيمين، شملت السلوكيات الشائعة في إدارة التنمية المستدامة شرح المشكلات واستخدام لغة تتناسب مع فهم المريض. وكانت الجهود الأقل شيوعًا هي الجهود المبذولة للتحقق من الفهم أو تحديد العوائق المحتملة.
تتمثل المزايا الرئيسية لاستخدام آلية التنمية المستدامة فيما يلي:
-
تحسين الالتزام بالعلاج. المرضى الذين يشعرون بالرضا ويشاركون في عملية اتخاذ القرار هم أكثر عرضة لاتباع العلاجات الموصوفة لهم.
-
تقليل التضارب في القرارات. تساعد هذه العملية في تقليل الصراع الداخلي أو عدم اليقين الذي يشعر به المرضى عند الاختيار بين خيارات العلاج المتعددة.
-
تعزيز المعرفة. يزيد الانخراط في إدارة التنمية المستدامة من فهم المريض لمشكلته السريرية، بالإضافة إلى مخاطر وفوائد الخيارات المختلفة.
نماذج التواصل القائمة على الأدلة للأطباء السريريين المعاصرين
لتوفير نهج منظم للقاء السريري، تم تطوير عدة أطر عمل تم التحقق من صحتها. تعمل هذه النماذج كمبادئ توجيهية للتواصل بين الطبيب والمريض، مما يضمن عدم إغفال أي معلومات مهمة أثناء المحادثة. لذلك، يعد تطبيق هذه الأطر مكونًا أساسيًا من مكونات التواصل الفعال بين الطبيب والمريض. التواصل مع المرضى في مجال الرعاية الصحية, حيث توفر معيارًا قابلًا للتكرار للسلامة والوضوح.
إطار عمل SEGUE للمحادثات المنظمة
يُستخدم إطار عمل SEGUE لتسهيل التواصل بين المريض والطبيب من خلال تقسيم اللقاء إلى خمس مراحل متميزة:
1
ق - تهيئة المسرح.
رحّب بالمريض، وحدد سبب الزيارة، وتعرّف على وجهة نظره.
2
هـ - استنباط المعلومات.
استخدم الأسئلة المفتوحة لفهم قصة المريض.
3
ز - تقديم المعلومات.
اشرح التشخيص وخيارات العلاج بلغة بسيطة.
4
U - فهم وجهة نظر المريض.
التحقق من فهم المخاوف العاطفية ومعالجتها.
5
هـ - إنهاء اللقاء.
قم بتلخيص الخطة وتأكيد الخطوات التالية.
يتميز إطار عمل SEGUE بالعديد من نقاط القوة. أولها طول عمر النهج، حيث تم استخدامه بنجاح لما يقرب من 30 عامًا. استمر SEGUE لأنه يوفر الأساسيات العالمية للقاء الطبي. وتشمل نقاط القوة الأخرى ما يلي:
-
الاتساق. ويعني ذلك أن جميع المراحل الخمس وعناصرها تعمل معًا بشكل متناغم لقياس مفهوم واحد: كفاءة التواصل.
-
موثوقية جيدة بين المراجعين. وهو يقيس مدى اتفاق "المقيّمين" المختلفين (الأشخاص الذين يراقبون الأطباء ويقيّمون الأطباء) مع بعضهم البعض. الموثوقية العالية بين المقيّمين تعني أن الإطار موضوعي. وهو يزيل التحيز الشخصي لمقيّم التقدير لأن عناصر قائمة المراجعة واضحة.
-
سهولة الاستخدام. تم تصميم SEGUE لتكون قائمة مراجعة ثنائية بسيطة، بحيث يسهل تذكرها واسترجاعها خلال موعد سريع مع المريض مدته 15 دقيقة.
ومع ذلك، هناك أيضًا نقطة ضعف كبيرة في إطار SEGUE. فقد أظهرت العديد من الدراسات التجريبية أن الأدوات التي تستخدم مقاييس الاستجابة الثنائية (نعم/لا)، مثل SEGUE، قد لا تقيس بدقة الاختلافات في مهارة إجراء المقابلات الطبية.
AIDET لتجربة المريض
AIDET هو إطار عمل للتواصل يُستخدم في مجال الرعاية الصحية لتعزيز تجربة المريض وتقليل قلقه وزيادة امتثاله من خلال التفاعلات المنظمة. وهو يرمز إلى الإقرار والتعريف والمدة والشرح والشكر، حيث يمثل كل منها مرحلة تفاعل محددة مع إجراءات محددة مطلوبة.
1
أ - الإقرار.
إلقاء التحية على المرضى بالاسم والتواصل بالعينين وتقدير أفراد العائلة في الغرفة.
2
أولاً - تقديم.
ذكر اسمك وتخصصك ودورك في رعايتهم.
3
د - المدة.
توفير إطار زمني تقديري للاختبارات أو أوقات الانتظار لإدارة التوقعات.
4
هـ - الشرح.
وصف ما سيحدث وسبب حدوثه والإجابة عن أي أسئلة لضمان الفهم.
5
ت - شكراً لك.
التعبير عن التقدير لتعاونهم وصبرهم واختيارهم لمنشأتك.

على الرغم من بساطة هذا الإطار، إلا أنه لا يزال يُستخدم على نطاق واسع من قبل مقدمي الرعاية الصحية، وخاصة من قبل المتخصصين المبتدئين. هذه الخطوات الخمس البسيطة مفيدة من عدة جوانب:
-
تحسين رضا المرضى. إن تقرير مخصص أبرزت أن إحدى عيادات طب الأطفال أبلغت عن زيادة صافي نقاط المروجين من 2.61 نقطة إلى 83.31 نقطة بعد تطبيق نظام AIDET.
-
تعزيز ممارسة التمريض. أظهر البحث الذي تم إجراؤه مع ممرضات الطوارئ أن برنامج AIDET يخفف من القلق ويعزز التعاطف ويقلل من الشكاوى من خلال توفير معلومات واضحة واتساق الفريق.
-
ثقة الطلاب. أبلغ طلاب التمريض عن رعاية أفضل تتمحور حول المريض، والعلاقة مع المريض، والتخفيف من القلق من خلال AIDET. أشارت التقييمات قصيرة الأجل إلى أن 96.6% من المرضى الذين تعرضوا لها قدّروها.
بروتوكول SPIKES للسيناريوهات السريرية المعقدة
بروتوكول SPIKES هو إطار عمل من ست خطوات لإيصال الأخبار السيئة في البيئات السريرية، خاصةً في مجال الأورام، لضمان التواصل المنظم والمتعاطف. تم تطويره في عام 2000، وهو يساعد الأطباء السريريين على جمع مدخلات المرضى ومشاركة المعلومات وتقديم الدعم والتخطيط بشكل تعاوني.
عند توصيل الأخبار السيئة أو مناقشة التشخيصات التي تغير مجرى الحياة، يوفر بروتوكول SPIKES مسارًا منظمًا ومتعاطفًا:
1
ق - إعداد المقابلة.
ينطوي على ضمان الخصوصية وإشراك أفراد الأسرة.
2
ع - الإدراك.
إجراء تقييم لما يعرفه المريض بالفعل.
3
ط - الدعوة.
السؤال عن مقدار المعلومات التي يرغب المريض في الحصول عليها.
4
ك - المعرفة.
إعطاء المعلومات في أجزاء صغيرة، وتجنب المصطلحات المهنية.
5
هـ - العواطف.
معالجة الاستجابة العاطفية للمريض بالتعاطف.
6
ق - الاستراتيجية والملخص.
وضع خطة واضحة للمستقبل.
أبلغ الأطباء السريريون المدربون عن ثقة أعلى في تقديم الأخبار السيئة. لاحظت المراجعة مكاسب متسقة في الأداء (على سبيل المثال، من خلال المصدقين المستقلين/مقدمي الخدمة السريرية المستقلين) ولكن لم تقم أي دراسات بقياس نتائج النظام أو نتائج المرضى مثل الرضا أو الحد من القلق، مما يسلط الضوء على الثغرات البحثية. تم الاستشهاد بها أكثر من 88 مرة، وهي تتماشى مع تفضيلات المريض في التوصيل المباشر والصادق.
أفضل الممارسات العالمية للتواصل الفعال بين الطبيب والمريض
توفر الأطر الهيكلية، لكن نجاح اللقاء السريري لا يزال يعتمد على التواصل الذي يركز على الإنسان. في عام 2026، حتى مع وجود كل التكنولوجيا، فإن “اللمسة الإنسانية” مهمة أكثر من أي وقت مضى، والقدرة على شرح المعلومات المعقدة بوضوح أمر ضروري لجودة الرعاية. سنستكشف في هذا القسم طرقاً عملية للقيام بذلك.
سد فجوة الفهم باستخدام أدوات التواصل المرئي
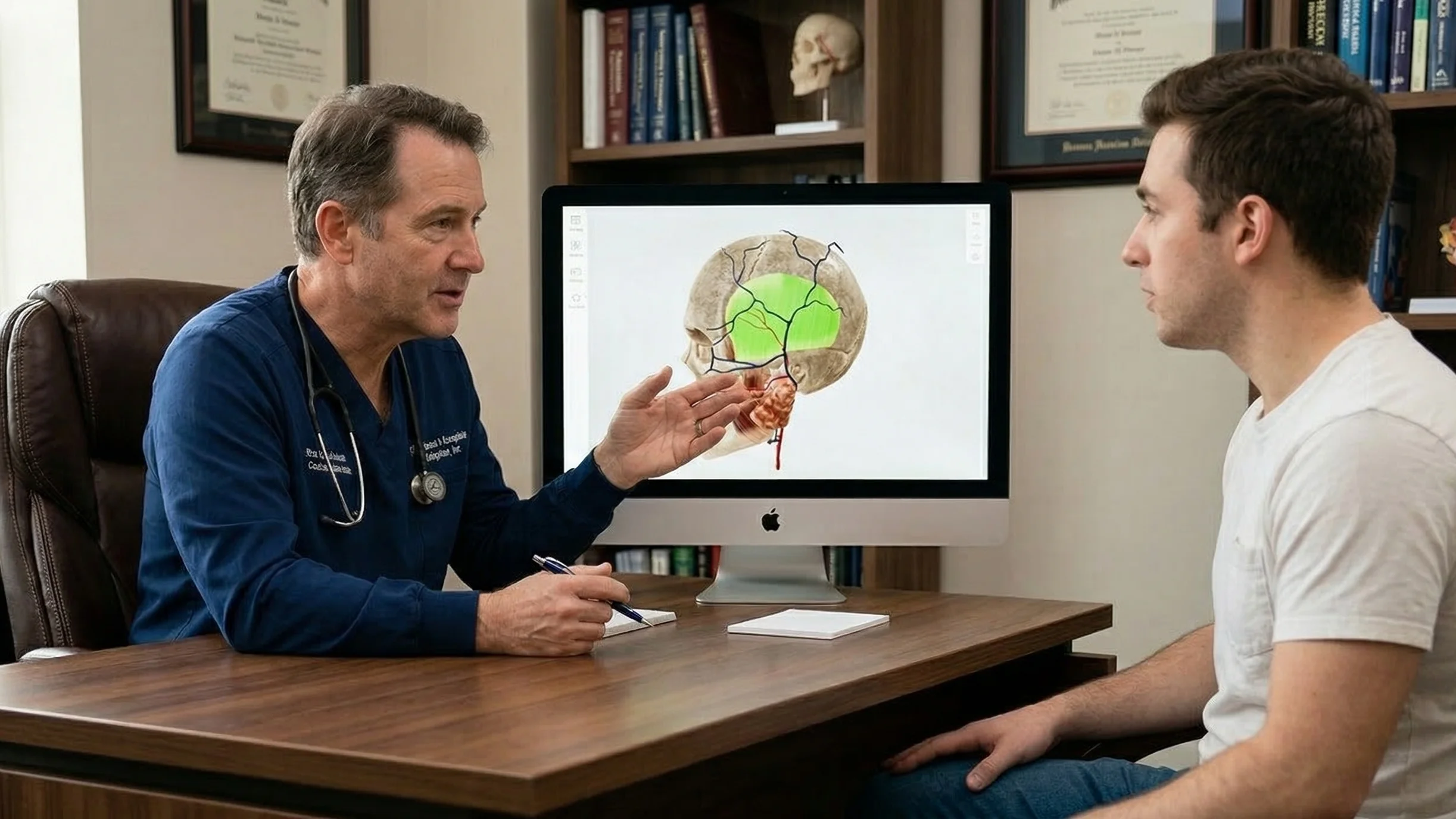
يتمثل أحد العوائق الرئيسية أمام التواصل بين الطبيب والمريض في تعقيد المعلومات الطبية. في اللقاءات السريرية عالية التوتر، يواجه المرضى صعوبة أكبر في معالجة المعلومات الشفهية. وغالباً ما ينسون 40-80% من المعلومات الطبية فور سماعها. علاوة على ذلك، قد يواجه بعض المرضى صعوبة في فهم المعلومات على الإطلاق بسبب محدودية معرفتهم الصحية.
إحدى أكثر الطرق فعالية لمعالجة هذه المشكلة هي استخدام التصور ثلاثي الأبعاد، مما يساعد على تقليل العبء المعرفي وتوحيد تثقيف المرضى.
يمكن أن يساعد المحتوى ثلاثي الأبعاد عالي الجودة بعدة طرق:
-
تجاوز "عنق الزجاجة اللفظي". تساعد المرئيات ثلاثية الأبعاد المرضى على فهم التشريح والإجراءات دون بذل مجهود ذهني كبير. فبدلاً من محاولة تخيل العضو أو الجراحة من خلال الوصف اللفظي، يمكن للمرضى رؤية نموذج واضح ودقيق أو فيديو.
-
التغلب على انخفاض مستوى المعرفة الصحية. قد تكون المصطلحات الطبية المهنية مخيفة. ومع ذلك، عندما يستخدم الطبيب نموذجاً ثلاثي الأبعاد (على سبيل المثال، إظهار قلب يعاني من انسداد واضح)، فإنه يساعد المرضى على فهم المشكلة بشكل أوضح، حتى بدون معرفة طبية مسبقة.
-
تحسين التواصل بين الثقافات. قد تؤدي الاختلافات اللغوية والثقافية إلى صعوبة فهم التفسيرات الطبية. تعمل الصور المرئية ثلاثية الأبعاد على سد هذه الفجوة من خلال تقديم المعلومات بتنسيق مرئي. يمكن للأطباء تحسين التواصل من خلال عرض الحالات أو الإجراءات أو آثار العلاج مباشرة، مما يجعلها في متناول المرضى من خلفيات لغوية وثقافية متنوعة.
-
تحسين الاستبقاء والامتثال. عندما يرى المريض حقًا آلية المرض أو العلاج، فمن المرجح أن تلتصق المعلومات. وغالبًا ما يؤدي هذا الوضوح إلى زيادة الالتزام بتعليمات الرعاية بعد اللقاء.
من الناحية العملية، لا يتطلب دمج الأبعاد الثلاثية في سير العمل السريري تغييرات معقدة. يمكن للأطباء السريريين الاعتماد على أدوات يسهل الوصول إليها مثل نماذج تشريح ثلاثية الأبعاد و الرسوم المتحركة الطبية.
أثناء الاستشارات، يمكن للأطباء استخدام أطالس التشريح ثلاثية الأبعاد مثل VOKA للتشريح وعلم الأمراض ثلاثي الأبعاد, تحتوي على مكتبة من النماذج عالية الدقة والأدوات التفاعلية. من خلال التدوير والتكبير وعزل الهياكل، يوضح الأطباء حالة المريض بوضوح ويسهل فهم الشرح بشكل كبير.
كما تعزز الرسوم المتحركة ثلاثية الأبعاد القصيرة المروية الاستشارات من خلال توجيه المرضى خلال العمليات الديناميكية، مثل العملية الجراحية أو آلية عمل الدواء الموصوف. إن تصور مثل هذه المفاهيم يقلل من القلق ويضمن فهم المرضى للمخاطر والنتائج المتوقعة بشكل أفضل.
المهارات الأساسية: التعاطف، والتحقق، ووتيرة العمل
في عام 2026، سيتم تعريف التواصل بين الطبيب والمريض من خلال دمج المشاركة التعاطفية، وعمليات التحقق القوية (السريرية والرقمية على حد سواء)، والوتيرة المتعمدة لإدارة بيئات الرعاية الصحية عالية التقنية. مع تحوّل الرعاية الصحية من الحماس للذكاء الاصطناعي إلى المساءلة في مجال الذكاء الاصطناعي، تُعتبر هذه المهارات التي تركز على الإنسان ضرورية لتعزيز الثقة والحد من الإرهاق وتحسين النتائج السريرية.
التعاطف باعتباره الجوهر الإنساني للرعاية الصحية
لقد تطور التعاطف من مهارة ناعمة إلى كفاءة سريرية أساسية ضرورية لبناء الثقة ورضا المرضى. يتضمن التعاطف المهني:
-
التحقق العاطفي. يجب على الأطباء التعرف على مشاعر المريض والتعبير عنها والتحقق من صحتها حتى عند استخدام أدوات التطبيب عن بُعد.
-
الكفاءة السردية. يساعد استخدام ممارسة "الاستماع النشط" من خلال تقنيات الاستماع الصامت والمحاكاة وترديد الصدى في تأكيد مخاوف المريض.
-
التخصيص. التعاطف يعني تكييف التواصل مع السياقات الثقافية والعاطفية، مدعومًا بمبادرات تعزز الشمولية.
التحقق: الدقة في البيانات السريرية وفهم المريض
التحقق هو مفتاح ضمان الرعاية الآمنة في مختلف المجالات العلاجية، وهو ينطوي على عدة سمات:
-
"طريقة إعادة التعليم". يجب أن يتأكد الأطباء السريريون من أن المرضى يفهمون تفسيراتهم. ويمكنهم القيام بذلك من خلال مطالبة المرضى بتكرار المعلومات بكلماتهم الخاصة للتحقق من الفهم.
-
التحقق من الوصول إلى البيانات الرقمية. تعمل الأنظمة الحديثة للتحقق من الهوية الرقمية (eIDV) على تأمين بيئة الرعاية عن بُعد من خلال أتمتة عملية تأهيل المرضى واستخدام المصادقة متعددة العوامل. وهي تضمن عدم الوصول إلى البيانات الطبية الحساسة إلا من قبل الأفراد الذين تم التحقق من هويتهم، وبالتالي يتم تقليل مخاطر الإجراءات غير العادلة أو الأخطاء البشرية إلى الحد الأدنى.
-
التوثيق الدقيق. أصبح استخدام أدوات مثل السجلات الصحية الإلكترونية (EHR) للتحقق من هويات المرضى، مثل القياسات الحيوية أو الصور الفوتوغرافية، توصية قياسية.
الوتيرة: التواصل المنظم في بيئة سريرية مزدحمة
تُعد وتيرة الاستشارة أمرًا بالغ الأهمية لضمان عدم إرهاق المرضى، خاصةً عندما نتحدث عن تقديم الرعاية عن بُعد والرعاية المختلطة. تتضمن الوتيرة الجيدة ما يلي:
-
التوقف والصمت الاستراتيجي. إن السماح بالصمت والتواصل البطيء المتعمد يمنح المرضى الوقت الكافي لمعالجة المعلومات المعقدة والتعبير عن مخاوفهم الخاصة.
-
الاستشارات المهيكلة (3E's). يتم تدريب الأخصائيين الطبيين على "التثقيف" (إبقاء المعلومات بسيطة)، و"التجنيد" (الشراكة مع المريض، حيث أن لديهم نفس الهدف المتمثل في الرعاية الآمنة)، و"الإنهاء" (ضمان الانتقال الآمن إلى المنزل).
-
إدارة تدفقات العمل المختلطة. يتضمن نموذج الرعاية 2026 مزيجًا من الزيارات الشخصية واستخدام أدوات الرعاية الصحية عن بُعد. ويتطلب ذلك من الممارسين تسريع وتيرة تبادل المعلومات بكفاءة، مما يضمن حصول المرضى على التحديثات في الوقت المناسب عبر الأنظمة الرقمية مع عدم إغراقهم في الوقت نفسه.
"أسلوب الويب سايد": أفضل الممارسات لمحترفي التطبيب عن بُعد
"أسلوب التواصل عبر الإنترنت" هو ما يعادل "أسلوب الرعاية الصحية عن بُعد" الذي يشير إلى قدرة الطبيب على التواصل وإظهار التعاطف وبناء الثقة مع المرضى أثناء الزيارات الافتراضية.
تشمل المكونات الرئيسية لهذه الممارسة ما يلي:
-
التواصل المرئي السليم ولغة الجسد. نظرًا لأن العرض مقصور على الشاشة، يجب على مقدمي الخدمة بذل جهد واعٍ لإظهار التفاعل، مثل الإيماء برأسه والابتسام والجلوس بالقرب من الكاميرا بما يكفي لإظهار تعابير الوجه بوضوح.
-
الاستماع الفعال والتعاطف. الاستماع الفعال أمر ضروري لالتقاط الإشارات اللفظية، ويجب نقل التعاطف من خلال نبرة الصوت واللغة اليقظة والمطمئنة.
-
إثبات الوجود. يتضمن ذلك النظر إلى الكاميرا بدلاً من النظر إلى صورة المريض على الشاشة لمحاكاة التواصل البصري.
-
تحديد سياق الإعداد. يعد التعرف على البيئة المنزلية للمريض، وضمان الخصوصية لكلا الطرفين، وتدوين الملاحظات أمرًا حيويًا للحفاظ على المشاركة.
ما يجب فعله وما لا يجب فعله للتواصل الفعال
يلخص الجدول التالي آداب التواصل بين الطبيب والمريض وأفضل الممارسات:
الأبعاد الأخلاقية والقانونية للتفاعل بين الطبيب والمريض
يُعد التواصل الفعال بمثابة الضمانة الأساسية لكل من صحة المريض والأمن المهني للطبيب السريري. في المشهد التنظيمي الحديث، غالبًا ما تكون جودة الحوار هي العامل الحاسم في ما إذا كان اللقاء السريري يفي بالمعيار القانوني للرعاية.
الموافقة المستنيرة واستقلالية المريض
الموافقة المستنيرة هي عملية أخلاقية وقانونية تضمن فهم المرضى لمخاطر العلاج وفوائده وبدائله لاتخاذ قرارات طوعية ومستقلة بشأن رعايتهم.
الجانب الرئيسي لـ الموافقة المستنيرة واستقلالية المريض هو الحفاظ على التواصل الفعال، مما يعني التغلب على حواجز التواصل. ولذلك، يجب على مقدمي الرعاية الصحية تجنب المصطلحات الطبية المهنية واستخدام مصطلحات مبسطة وتخصيص قدر معقول من الوقت لمنع سوء الفهم والحيلولة دون حدوث سوء فهم وإرهاق إدراكي لدى المرضى.
طريقة أخرى هي استخدام الرسوم المتحركة الطبية ثلاثية الأبعاد المخصصة و فيديوهات توضيحية. سيؤدي هذا المحتوى إلى تبسيط المفاهيم الطبية المعقدة للمرضى وتعزيز الوضوح والمشاركة.
التخفيف من مخاطر سوء الممارسة من خلال التحالف العلاجي
ينطوي التخفيف من مخاطر سوء الممارسة الطبية من خلال التحالف العلاجي على بناء علاقة قوية ومتعاطفة لتقليل احتمالية رفع المرضى لدعاوى قضائية حتى عند حدوث نتائج سلبية. تشير العديد من الدراسات التي تم تقديمها في المكتبة الوطنية للطب إلى أن دعاوى سوء الممارسة الطبية غالبًا ما تكون مدفوعة بغضب المريض أو شعوره بالتجاهل أو انهيار الثقة وليس فقط بسبب الخطأ السريري.
بالنسبة لمقدم الرعاية الصحية، يجب أن تكون إجراءاتك الرئيسية للحد من المخاطر القانونية ما يلي
-
ضمان الموافقة المستنيرة. تتضمن عملية الموافقة المستنيرة تمامًا مناقشة واضحة وصادقة للمخاطر.
-
إدارة التوقعات. تقل احتمالية رفع المرضى لدعوى قضائية إذا كانوا يفهمون المضاعفات المحتملة ويشعرون أن الطبيب شفاف.
-
الكشف الفوري عن الأخطاء. يمكن أن يساعد الإفصاح الصريح والصادق والسريع عن الأحداث السلبية والأخطاء في إدارة الموقف وغالبًا ما يمنع التقاضي.
-
استمرارية الرعاية. يساعد بناء الثقة مع مرور الوقت في تقليل سوء الفهم.
تُظهر الدراسات التي أجريت على أطباء الرعاية الأولية والجراحين أن أولئك الذين ليس لديهم تاريخ من المطالبات يقضون وقتًا أطول مع المرضى ويستخدمون تواصلًا أكثر استهدافًا. بالإضافة إلى ذلك، يمكن أن يؤدي استخدام الوسائل البصرية لمساعدة المرضى على فهم أرقام المخاطر إلى تعميق الشراكة وتحسين الفهم.
الخاتمة
وخلاصة القول، يتطلب تحسين التواصل بين الطبيب والمريض وجودة الرعاية نهجاً منهجياً. من خلال اعتماد النماذج القائمة على الأدلة مثل SEGUE وSPIKES، وتنفيذ عملية اتخاذ القرار المشترك، ودمج الوسائل البصرية المتقدمة للموافقة المستنيرة، يمكن للأطباء السريريين إحداث تغيير إيجابي في تجربة المريض.
إذا كنت تتطلع إلى دمج التصور ثلاثي الأبعاد المتطور في ممارستك السريرية وتواصلك مع المرضى، اتصل بـ VOKA اليوم. يمكنك الاختيار من بين مكتبتنا للرسوم المتحركة والنماذج ثلاثية الأبعاد الجاهزة، أو التعاون مع الفريق لإنشاء محتوى فريد مصمم خصيصاً لتلبية احتياجاتك.
الأسئلة الشائعة
1. ما هي الأمثلة الأساسية للتواصل بين الطبيب والمريض بالنسبة للأطباء المبتدئين؟
يجب أن يركز الأطباء المبتدئون على إطار عمل SEGUE لأخذ التاريخ المرضي المنظم وتقنية AIDET لبناء علاقة فورية خلال جولات المستشفى. وبالإضافة إلى ذلك، ينبغي عليهم النظر في ممارسات التواصل الشاملة، مثل الاستماع المتعاطف والمنظم.
2. كيف تؤثر اقتصاديات الرعاية الصحية الحديثة على وقت التواصل في عام 2026؟
في عام 2026، يشهد اقتصاديات الرعاية الصحية تحولاً باستخدام الذكاء الاصطناعي الوكيل لأتمتة التوثيق. والآن، أصبح بإمكان الأطباء السريريين إعادة استثمار ما يقرب من 201 تيرابايت في 3 تيرابايت من يوم عملهم في الحوار المباشر مع المرضى. إن هذا الانتقال إلى الرعاية القائمة على القيمة يجعل التواصل الواضح والمرئي أولاً ضرورة مالية لتحسين النتائج وتقليل حالات إعادة الإدخال إلى المستشفى.
3. ما أهمية التواصل الفعال بين الطبيب والمريض للحد من مخاطر سوء الممارسة المهنية؟
التواصل الفعال بين الطبيب والمريض يبني الثقة والتوقعات الواضحة، مما يقلل من احتمالية التقاضي. ويقل احتمال مقاضاة المرضى للأطباء الذين يشعرون أنهم كانوا صادقين ومتعاطفين وشاملين في تفسيراتهم.
4. كيف يمكن لمقدمي الرعاية الصحية تحسين التواصل بين الثقافات المختلفة؟
من خلال ممارسة التواضع الثقافي، والاستعانة بمترجمين فوريين طبيين محترفين، واستخدام النماذج المرئية ثلاثية الأبعاد التي تتجاوز الحواجز اللغوية لشرح المفاهيم التشريحية.
5. ما هي العوائق الشائعة أمام التواصل الفعال بين الطبيب والمريض في عام 2026؟
تشمل العوائق الرئيسية ارتفاع معدل الإرهاق لدى الأطباء السريريين، و"حاجز الشاشة" الرقمي لأنظمة السجلات الصحية الإلكترونية، وانخفاض مستوى المعرفة الصحية لدى المرضى، وزيادة تعقيد خطط العلاج.
جدول المحتويات
أشكرك على تعليقك!
تم إرسال تعليقك للإشراف وسيتم نشره قريباً. سنقوم نرسل لك بريدًا إلكترونيًا بمجرد نشره.