
Arzt-Patienten-Kommunikation: Evidenzbasierte Modelle und professionelle Standards

Inhalt
Die Kommunikation zwischen Arzt und Patient wirkt sich direkt darauf aus, wie gut die Patienten ihre Krankheit verstehen, die Behandlung verfolgen und sich erholen. Deshalb brauchen moderne Kliniker neben ihrem medizinischen Fachwissen auch gute Kommunikationsfähigkeiten.
Dieser Leitfaden geht über die grundlegende Empathie hinaus und befasst sich mit evidenzbasierten Protokollen und Rahmenwerken. Außerdem wird die Integration von 3D-Visualisierungstools wie VOKA erörtert, um die Patientenaufklärung zu standardisieren, die kognitive Belastung zu verringern und die beruflichen Risiken zu mindern.
Gemeinsame Entscheidungsfindung (SDM) als Qualitätsmaßstab
Das traditionelle Modell der „medizinischen Bevormundung“, bei dem die Ärzte die alleinigen Entscheidungsträger sind, wandelt sich hin zu einer stärker kooperativen Dynamik. Die gemeinsame Entscheidungsfindung hat sich als Goldstandard für eine qualitativ hochwertige Versorgung herausgestellt. Dabei handelt es sich um einen Prozess, bei dem Ärzte und Patienten zusammenarbeiten, um Tests, Behandlungen und Pflegepläne auf der Grundlage klinischer Erkenntnisse auszuwählen. Ein solcher Ansatz ermöglicht es, Risiken und erwartete Ergebnisse mit den Präferenzen und Werten der Patienten in Einklang zu bringen.
Für eine effektive gemeinsame Entscheidungsfindung sollten Standardinformationen gesammelt und organisiert werden in obligatorisch, erforderlich und optional Kategorien. Diese Daten werden dann dem Patienten und anderen an seiner Behandlung beteiligten Fachkräften des Gesundheitswesens zur Verfügung gestellt.
-
Obligatorisch (die Informationen müssen enthalten/aufgezeichnet werden). Datum, Ort, Patient gesehen von/verantwortliche Fachkraft, Problemliste, gemeinsamer Entscheidungspunkt & aktueller Status, besprochene Optionen, Risiken & Nutzen.
-
Erforderlich (falls vorhanden, sollten die Informationen aufgenommen/aufgezeichnet werden). Art der Beratung (z. B. von Angesicht zu Angesicht), Zustimmung zur Aufzeichnung, andere anwesende Fachkräfte (und Begleitpersonen des Patienten) und an der Entscheidung beteiligte Personen.
-
Optional (lokale Entscheidung, ob die Informationen aufgenommen werden). Informationen vor der Diskussion, Aktionen nach der Diskussion.
A Überprüfung von 14 Studien zur gemeinsamen Entscheidungsfindung in Südkorea ergab, dass SDM zu einer höheren Patientenzufriedenheit (10/14 Studien), einer Verringerung von Entscheidungskonflikten (8 Studien) und einer Verbesserung des Wissensstands (9 Studien) führt.
Bei stationären Beobachtungen gehörten zu den üblichen SDM-Verhaltensweisen das Erklären von Sachverhalten und die Verwendung einer dem Verständnis des Patienten angepassten Sprache. Weniger häufig wurde versucht, das Verständnis zu überprüfen oder mögliche Barrieren zu identifizieren.
Die Hauptvorteile der SDM-Nutzung waren die folgenden:
-
Verbesserte Therapietreue. Patienten, die zufrieden und in den Entscheidungsprozess eingebunden sind, halten sich eher an die ihnen verordneten Behandlungen.
-
Reduzierte Entscheidungskonflikte. Das Verfahren trägt dazu bei, den inneren Kampf oder die Unsicherheit der Patienten bei der Wahl zwischen mehreren Behandlungsoptionen zu minimieren.
-
Erweitertes Wissen. Durch die Beteiligung an SDM wird das Verständnis des Patienten für sein klinisches Problem sowie für die Risiken und Vorteile der verschiedenen Optionen verbessert.
Evidenzbasierte Kommunikationsmodelle für moderne Kliniker
Um eine strukturierte Herangehensweise an die klinische Begegnung zu ermöglichen, wurden mehrere validierte Rahmenmodelle entwickelt. Diese Modelle dienen als Leitlinien für die Kommunikation zwischen Arzt und Patient und stellen sicher, dass während eines Gesprächs keine wichtigen Informationen übersehen werden. Daher ist die Umsetzung dieser Modelle eine Schlüsselkomponente einer effektiven Patientenkommunikation im Gesundheitswesen, da sie einen wiederholbaren Standard für Sicherheit und Klarheit bieten.
Der SEGUE-Rahmen für strukturierte Gespräche
Der SEGUE-Rahmen wird verwendet, um die Kommunikation zwischen Patient und Arzt zu erleichtern, indem die Begegnung in fünf verschiedene Phasen unterteilt wird:
1
S - Bühne frei.
Begrüßen Sie den Patienten, erkundigen Sie sich nach dem Grund des Besuchs und nehmen Sie seine Perspektive ein.
2
E - Informationen einholen.
Verwenden Sie offene Fragen, um die Geschichte des Patienten zu verstehen.
3
G - Informationen geben.
Erklären Sie die Diagnose und die Behandlungsmöglichkeiten in einfacher Sprache.
4
U - Verstehen Sie die Perspektive des Patienten.
Prüfen Sie das Verständnis und sprechen Sie emotionale Bedenken an.
5
E - Beenden Sie die Begegnung.
Fassen Sie den Plan zusammen und bestätigen Sie die nächsten Schritte.
Der SEGUE-Rahmen hat mehrere Stärken. Erstens ist es die Langlebigkeit des Ansatzes, da er seit fast 30 Jahren erfolgreich eingesetzt wird. SEGUE hat überlebt, weil es die universellen Grundlagen für eine medizinische Begegnung liefert. Weitere Stärken sind:
-
Konsistenz. Das bedeutet, dass alle fünf Stufen und ihre Items harmonisch zusammenwirken, um ein einziges Konzept zu messen: Kommunikationskompetenz.
-
Gute Interrater-Reliabilität. Sie misst, inwieweit verschiedene „Rater“ (Personen, die Ärzte beobachten und benoten) miteinander übereinstimmen. Eine hohe Interrater-Reliabilität bedeutet, dass der Rahmen objektiv ist. Sie beseitigt die persönliche Voreingenommenheit des Beurteilers, da die Punkte der Checkliste eindeutig sind.
-
Benutzerfreundlichkeit. SEGUE ist als einfache, binäre Checkliste konzipiert, so dass man sie sich leicht merken und während eines kurzen 15-minütigen Patiententermins abrufen kann.
Allerdings weist das SEGUE-Konzept auch eine erhebliche Schwäche auf. Mehrere empirische Studien haben gezeigt, dass Instrumente, die binäre Antwortskalen (ja/nein) verwenden, wie SEGUE, Unterschiede in der medizinischen Gesprächsführung möglicherweise nicht genau messen.
AIDET für Patientenerfahrungen
AIDET ist ein Kommunikationsrahmen, der im Gesundheitswesen eingesetzt wird, um die Patientenerfahrung zu verbessern, die Angst der Patienten zu verringern und die Compliance durch strukturierte Interaktionen zu erhöhen. AIDET steht für „Acknowledge“ (Bestätigen), „Introduce“ (Vorstellen), „Duration“ (Dauer), „Explanation“ (Erklärung) und „Thank You“ (Dankeschön), wobei jede Phase eine spezifische Interaktionsphase mit spezifischen erforderlichen Aktionen darstellt.
1
A - Bestätigen.
Begrüßung der Patienten mit Namen, Herstellung von Blickkontakt und Begrüßung der Familienmitglieder im Raum.
2
I - Vorstellen.
Nennen Sie Ihren Namen, Ihr Fachgebiet und Ihre Rolle bei der Betreuung der Patienten.
3
D - Dauer.
Angabe eines geschätzten Zeitrahmens für Tests oder Wartezeiten, um Erwartungen zu erfüllen.
4
E - Erläuterung.
Beschreiben Sie, was passieren wird, warum es passiert, und beantworten Sie alle Fragen, um sicherzustellen, dass Sie es verstehen.
5
T - Dankeschön.
Sie bedanken sich für die Zusammenarbeit, die Geduld und dafür, dass sie sich für Ihre Einrichtung entschieden haben.

Trotz seiner Einfachheit wird der Rahmen von Gesundheitsdienstleistern, insbesondere von jungen Fachkräften, häufig verwendet. Diese fünf einfachen Schritte sind in mehrfacher Hinsicht von Vorteil:
-
Verbesserte Patientenzufriedenheit. Die spezieller Bericht hob hervor, dass eine der Kinderkliniken nach der Einführung von AIDET einen Anstieg des Net Promoter Score um 2,6 % auf 83,3 % verzeichnete.
-
Verbesserte Pflegepraxis. Die mit Krankenschwestern und Krankenpflegern durchgeführten Untersuchungen haben gezeigt, dass AIDET Ängste abbaut, das Einfühlungsvermögen steigert und Beschwerden reduziert, indem es klare Informationen und Teamkonsistenz bietet.
-
Vertrauen der Studenten. Krankenpflegeschüler berichteten von einer besseren patientenzentrierten Pflege, einer besseren Beziehung und einer Verringerung von Ängsten durch AIDET. Kurzfristige Auswertungen ergaben, dass 96,6 % der exponierten Patienten es schätzten.
Das SPIKES-Protokoll für komplexe klinische Szenarien
Das SPIKES-Protokoll ist ein sechsstufiger Rahmen für die Übermittlung schlechter Nachrichten im klinischen Umfeld, insbesondere in der Onkologie, um eine einfühlsame, strukturierte Kommunikation zu gewährleisten. Es wurde im Jahr 2000 entwickelt und hilft Klinikern dabei, Patienteninformationen zu sammeln, Informationen auszutauschen, Unterstützung anzubieten und gemeinsam zu planen.
Beim Überbringen schlechter Nachrichten oder bei der Besprechung lebensverändernder Diagnosen bietet das SPIKES-Protokoll einen strukturierten, einfühlsamen Weg:
1
S - Vorbereitung des Gesprächs.
Dazu gehört auch die Gewährleistung der Privatsphäre und die Einbeziehung von Familienmitgliedern.
2
P - Wahrnehmung.
Eine Einschätzung dessen, was der Patient bereits weiß.
3
I - Einladung.
Die Frage, wie viele Informationen der Patient erhalten möchte.
4
K - Wissen.
Vermittlung der Informationen in kleinen Häppchen, Vermeidung von Fachterminologie.
5
E - Emotionen.
Auf die emotionale Reaktion des Patienten mit Einfühlungsvermögen eingehen.
6
S - Strategie und Zusammenfassung.
Einen klaren Plan für die Zukunft aufstellen.
Geschulte Kliniker berichten von größerer Sicherheit bei der Übermittlung schlechter Nachrichten. Die Überprüfung ergab konsistente Leistungssteigerungen (z. B. durch unabhängige Bewerter/SP-Feedback), aber keine Studien maßen System- oder Patientenergebnisse wie Zufriedenheit oder Verringerung von Ängsten, was Forschungslücken aufzeigt. Die Studie wurde mehr als 88 Mal zitiert und deckt sich mit den Wünschen der Patienten nach einer direkten, ehrlichen Übermittlung.
Beste universelle Praktiken für eine effektive Kommunikation zwischen Arzt und Patient
Rahmen geben Struktur, aber der Erfolg einer klinischen Begegnung hängt immer noch von der menschenzentrierten Kommunikation ab. Im Jahr 2026 ist trotz aller Technologie die „menschliche Note“ wichtiger denn je, und die Fähigkeit, komplexe Informationen klar zu erklären, ist für eine qualitativ hochwertige Pflege unerlässlich. In diesem Abschnitt gehen wir auf praktische Möglichkeiten ein, dies zu erreichen.
Überbrückung der Verständnislücke mit visuellen Kommunikationsmitteln
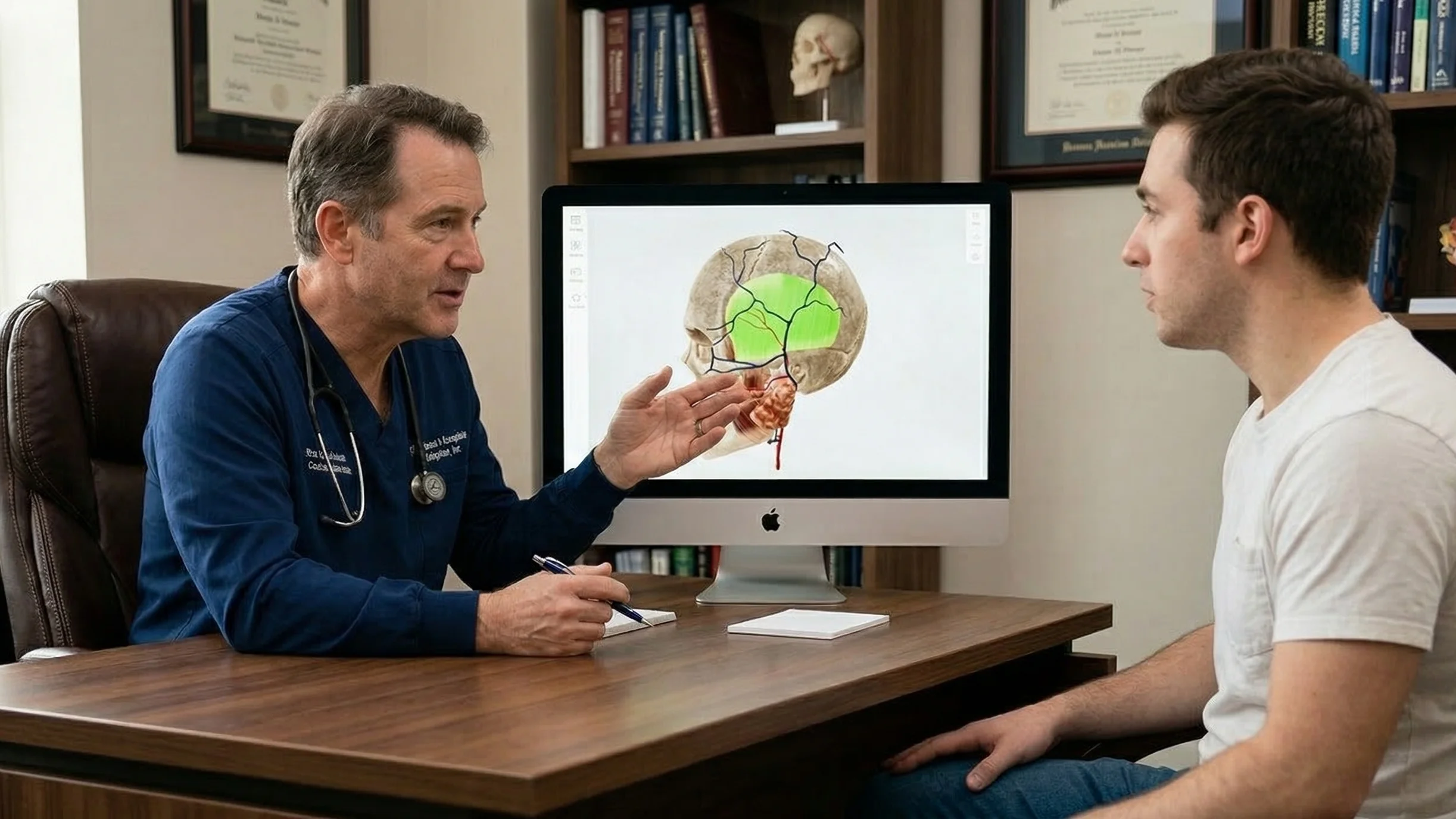
Ein großes Hindernis für die Kommunikation zwischen Arzt und Patient ist die Komplexität der medizinischen Informationen. In einer stressigen klinischen Begegnung haben es Patienten viel schwerer, verbale Informationen zu verarbeiten. Oft vergessen sie 40-80 % medizinische Informationen sofort, nachdem sie sie gehört haben. Außerdem haben manche Patienten aufgrund ihrer begrenzten Gesundheitskompetenz Schwierigkeiten, die Informationen überhaupt zu verstehen.
Eine der effektivsten Möglichkeiten, dieses Problem zu lösen, ist die 3D-Visualisierung, die dazu beiträgt, die kognitive Belastung zu verringern und die Arbeit zu standardisieren Patientenaufklärung.
Hochwertige 3D-Inhalte können in mehrfacher Hinsicht hilfreich sein:
-
Umgehung des „verbalen Engpasses.“ 3D-Visualisierungen helfen Patienten, Anatomie und Verfahren ohne große geistige Anstrengung zu verstehen. Anstatt zu versuchen, sich ein Organ oder einen Eingriff anhand von verbalen Beschreibungen vorzustellen, können Patienten ein klares, genaues Modell oder ein Video sehen.
-
Überwindung geringer Gesundheitskompetenz. Der medizinische Fachjargon kann einschüchternd wirken. Wenn ein Arzt jedoch ein 3D-Modell verwendet (z. B. ein Herz mit einer sichtbaren Verstopfung), hilft es den Patienten, das Problem auch ohne medizinische Vorkenntnisse besser zu verstehen.
-
Verbesserung der interkulturellen Kommunikation. Sprachliche und kulturelle Unterschiede können das Verständnis medizinischer Erklärungen erschweren. 3D-Visualisierungen überbrücken diese Kluft, indem sie Informationen in einem visuellen Format darstellen. Сlinicians können Zustände, Verfahren oder Behandlungseffekte direkt zeigen, wodurch die Kommunikation für Patienten mit unterschiedlichem sprachlichen und kulturellen Hintergrund leichter zugänglich wird.
-
Verbesserung der Beibehaltung und Einhaltung der Vorschriften. Wenn ein Patient wirklich sieht, dass die Mechanismus einer Krankheit oder Behandlung, so bleiben die Informationen eher haften. Diese Klarheit führt häufig dazu, dass die Pflegeanweisungen nach dem Arztbesuch besser befolgt werden.
In der Praxis erfordert die Integration von 3D in klinische Arbeitsabläufe keine komplexen Änderungen. Kliniker können sich auf zugängliche Tools verlassen, wie z. B. Anatomische 3D-Modelle und medizinische Animationen.
Während der Konsultation können Ärzte 3D-Anatomieatlanten verwenden wie VOKA 3D Anatomie & Pathologie, die eine Bibliothek mit originalgetreuen Modellen und interaktiven Werkzeugen enthält. Durch Drehen, Zoomen und Isolieren von Strukturen können Ärzte den Zustand eines Patienten anschaulich darstellen und die Erklärungen viel leichter verstehen.
Kurze, kommentierte 3D-Animationen verbessern auch die Beratung, indem sie die Patienten durch dynamische Prozesse führen, wie z. B. einen chirurgischen Eingriff oder den Wirkmechanismus des verschriebenen Medikaments. Die Visualisierung solcher Konzepte reduziert Ängste und sorgt dafür, dass die Patienten die Risiken und erwarteten Ergebnisse besser verstehen.
Wesentliche Fähigkeiten: Einfühlungsvermögen, Überprüfung und Tempo
Im Jahr 2026 wird die Kommunikation zwischen Arzt und Patient durch die Integration von einfühlsamem Engagement, robusten Verifizierungsprozessen (sowohl klinisch als auch digital) und einer bewussten Taktung zur Steuerung von Hightech-Pflegeumgebungen definiert. Da sich das Gesundheitswesen von der KI-Begeisterung zur KI-Verantwortung verlagert, werden diese menschenzentrierten Fähigkeiten als entscheidend für die Förderung von Vertrauen, die Reduzierung von Burnout und die Verbesserung der klinischen Ergebnisse angesehen.
Empathie als menschlicher Kern der Gesundheitsversorgung
Empathie hat sich von einer Soft Skill zu einer klinischen Kernkompetenz entwickelt, die für den Aufbau von Vertrauen und die Zufriedenheit der Patienten notwendig ist. Professionelle Empathie beinhaltet:
-
Emotionale Validierung. Ärzte müssen die Emotionen ihrer Patienten aktiv erkennen, verbalisieren und validieren, auch wenn sie telemedizinische Hilfsmittel verwenden.
-
Narrative Kompetenz. „Aktives Zuhören“ durch stilles Zuhören, Spiegeln und Echo-Techniken hilft, die Bedenken der Patienten zu bestätigen.
-
Personalisierung. Empathie bedeutet, dass die Kommunikation auf den kulturellen und emotionalen Kontext zugeschnitten wird, unterstützt durch Initiativen zur Förderung der Inklusion.
Überprüfung: Genauigkeit der klinischen Daten und Verständnis des Patienten
Die Verifizierung ist der Schlüssel zur Gewährleistung einer sicheren Versorgung in verschiedenen therapeutischen Bereichen, und sie beinhaltet mehrere Merkmale:
-
„Teach-back-Methode.“ Die Ärzte müssen sich vergewissern, dass die Patienten ihre Erklärungen verstehen. Sie können dies tun, indem sie die Patienten bitten, die Informationen in ihren eigenen Worten zu wiederholen, um zu überprüfen, ob sie sie verstanden haben.
-
Überprüfung des digitalen Datenzugriffs. Moderne Systeme zur digitalen Identitätsüberprüfung (eIDV) sichern die Fernbehandlungsumgebung, indem sie das Onboarding von Patienten automatisieren und eine mehrstufige Authentifizierung nutzen. Sie stellen sicher, dass nur verifizierte Personen Zugriff auf sensible medizinische Daten haben, so dass das Risiko unlauterer Handlungen oder menschlicher Fehler auf ein Minimum reduziert wird.
-
Genaue Dokumentation. Die Verwendung von Instrumenten wie elektronischen Gesundheitsdatensätzen (EHR) zur Überprüfung der Patientenidentität, z. B. durch biometrische Daten oder Fotos, wird immer mehr zur Standardempfehlung.
Pacing: strukturierte Kommunikation in einem geschäftigen klinischen Umfeld
Das Tempo der Konsultation ist entscheidend dafür, dass die Patienten nicht überfordert werden, vor allem, wenn wir von Fernbehandlung und hybrider Versorgung sprechen. Ein gutes Tempo setzt Folgendes voraus:
-
Strategisches Innehalten und Schweigen. Schweigen und eine bewusste, langsame Kommunikation geben den Patienten Zeit, komplexe Informationen zu verarbeiten und ihre eigenen Bedenken zu äußern.
-
Strukturierte Konsultationen (3E's). Medizinische Fachkräfte werden darin geschult, „aufzuklären“ (die Informationen einfach zu halten), „einzubinden“ (mit dem Patienten zusammenzuarbeiten, da sie das gleiche Ziel der sicheren Versorgung verfolgen) und „abzuschließen“ (einen sicheren Übergang nach Hause zu gewährleisten).
-
Verwaltung hybrider Arbeitsabläufe. Das Versorgungsmodell 2026 beinhaltet eine Kombination aus persönlichen Besuchen und dem Einsatz von Telemedizin-Tools. Es verlangt von den Ärzten, den Informationsaustausch effizient zu gestalten und sicherzustellen, dass die Patienten rechtzeitig über digitale Systeme auf dem Laufenden gehalten werden, ohne dabei überfordert zu werden.
„Webside-Manier“: bewährte Verfahren für Telemediziner
„Webside Manage“ ist das telemedizinische Äquivalent zu „Bedside Manage“ und bezieht sich auf die Fähigkeit eines Arztes, während virtueller Besuche mit den Patienten zu kommunizieren, Empathie zu zeigen und Vertrauen aufzubauen.
Zu den wichtigsten Komponenten einer solchen Praxis gehören:
-
Richtige visuelle Kommunikation und Körpersprache. Da der Blick auf einen Bildschirm beschränkt ist, müssen sich die Anbieter bewusst darum bemühen, Engagement zu zeigen, z. B. zu nicken, zu lächeln und nahe genug an der Kamera zu sitzen, um ihre Mimik deutlich zu zeigen.
-
Aktives Zuhören und Einfühlungsvermögen. Aktives Zuhören ist wichtig, um verbale Hinweise zu erkennen, und Einfühlungsvermögen muss durch den Tonfall und eine aufmerksame, beruhigende Sprache vermittelt werden.
-
Schaffung von Präsenz. Dabei wird der Blick in die Kamera statt auf das Bild des Patienten auf dem Bildschirm gerichtet, um einen Blickkontakt zu simulieren.
-
Kontextualisierung des Umfelds. Die Berücksichtigung des häuslichen Umfelds des Patienten, die Gewährleistung der Privatsphäre beider Parteien und das Anfertigen von Notizen sind für die Aufrechterhaltung des Engagements von entscheidender Bedeutung.
Do's und Don'ts für effektive Kommunikation
Die folgende Tabelle fasst die Etikette und die besten Praktiken für die Kommunikation zwischen Arzt und Patient zusammen:
Ethische und rechtliche Dimensionen der Arzt-Patienten-Interaktion
Eine wirksame Kommunikation ist der wichtigste Schutz sowohl für die Gesundheit des Patienten als auch für die berufliche Sicherheit des Arztes. In der modernen Regulierungslandschaft ist die Qualität des Dialogs oft der entscheidende Faktor dafür, ob eine klinische Begegnung den gesetzlichen Pflegestandards entspricht.
Informierte Zustimmung und Patientenautonomie
Die informierte Zustimmung ist ein ethischer und rechtlicher Prozess, der sicherstellt, dass die Patienten die Risiken, den Nutzen und die Alternativen einer Behandlung verstehen, um freiwillige, autonome Entscheidungen über ihre Behandlung zu treffen.
Der wichtigste Aspekt der Zustimmung nach Inkenntnissetzung und Patientenautonomie ist die Aufrechterhaltung einer effektiven Kommunikation, was die Überwindung von Kommunikationsbarrieren bedeutet. Daher sollten Gesundheitsdienstleister medizinischen Fachjargon vermeiden, vereinfachte Begriffe verwenden und sich ausreichend Zeit nehmen, um Missverständnisse und eine kognitive Überforderung der Patienten zu vermeiden.
Eine weitere Methode ist die Verwendung spezieller medizinischer 3D-Animationen und Erklärungsvideos. Solche Inhalte vereinfachen komplexe medizinische Konzepte für die Patienten und verbessern die Klarheit und das Engagement.
Verringerung des Risikos von Kunstfehlern durch eine therapeutische Allianz
Die Minderung des Risikos von Kunstfehlern durch eine therapeutische Allianz beinhaltet den Aufbau einer starken und einfühlsamen Beziehung, um die Wahrscheinlichkeit zu verringern, dass Patienten Klage einreichen, selbst wenn es zu negativen Ergebnissen kommt. Zahlreiche Studien, die in der National Library of Medicine vorgestellt wurden, deuten darauf hin, dass Klagen wegen Kunstfehlern oft durch die Wut des Patienten, das Gefühl, ignoriert zu werden, oder durch gebrochenes Vertrauen ausgelöst werden und nicht allein durch den klinischen Fehler.
Als Gesundheitsdienstleister sollten Sie vor allem die folgenden Maßnahmen ergreifen, um das rechtliche Risiko zu verringern:
-
Sicherstellung der Zustimmung in Kenntnis der Sachlage. Zu einer gründlich informierten Zustimmung gehört eine klare, ehrliche Diskussion über die Risiken.
-
Umgang mit Erwartungen. Patienten sind weniger geneigt, eine Klage einzureichen, wenn sie mögliche Komplikationen verstehen und den Eindruck haben, dass der Arzt transparent ist.
-
Unverzügliche Offenlegung von Fehlern. Eine offene, ehrliche und unverzügliche Offenlegung von unerwünschten Ereignissen und Fehlern kann helfen, die Situation zu bewältigen, und verhindert häufig Rechtsstreitigkeiten.
-
Kontinuität der Versorgung. Der langfristige Aufbau von Vertrauen trägt dazu bei, Missverständnisse zu minimieren.
Studien mit Hausärzten und Chirurgen zeigen, dass diejenigen, die keine Ansprüche geltend machen, mehr Zeit mit ihren Patienten verbringen und gezielter kommunizieren. Darüber hinaus kann der Einsatz von visuellen Hilfsmitteln, die den Patienten helfen, die Risikozahlen zu verstehen, die Partnerschaft vertiefen und das Verständnis verbessern.
Schlussfolgerung
Zusammenfassend lässt sich sagen, dass die Verbesserung der Arzt-Patienten-Kommunikation und der Qualität der Versorgung einen systematischen Ansatz erfordert. Durch die Übernahme evidenzbasierter Modelle wie SEGUE und SPIKES, die Umsetzung gemeinsamer Entscheidungsfindung und die Integration fortschrittlicher visueller Hilfsmittel für die informierte Zustimmung können Kliniker die Patientenerfahrung positiv verändern.
Wenn Sie eine hochwertige 3D-Visualisierung in Ihre klinische Praxis und Patientenkommunikation integrieren möchten, wenden Sie sich noch heute an VOKA. Sie können aus unserer Bibliothek mit vorgefertigten 3D-Animationen und Modellen wählen oder mit dem Team zusammenarbeiten, um einzigartige, auf Ihre Bedürfnisse zugeschnittene Inhalte zu erstellen.
FAQ
1. Was sind die wichtigsten Beispiele für die Kommunikation zwischen Arzt und Patient für junge Ärzte?
Assistenzärzte sollten sich auf den SEGUE-Rahmen für die strukturierte Anamneseerhebung und die AIDET-Technik für den Aufbau einer unmittelbaren Beziehung während der Visite im Krankenhaus konzentrieren. Darüber hinaus sollten sie universelle Kommunikationspraktiken wie empathisches und strukturiertes Zuhören berücksichtigen.
2. Wie wirkt sich die moderne Gesundheitsökonomie auf die Kommunikationszeit im Jahr 2026 aus?
Im Jahr 2026 erfährt die Gesundheitswirtschaft einen Wandel durch den Einsatz von agentenbasierter KI zur Automatisierung der Dokumentation. Jetzt können Kliniker fast 20% ihres Arbeitstages in den direkten Dialog mit dem Patienten reinvestieren. Dieser Übergang zu einer wertorientierten Versorgung macht eine klare, visuelle Kommunikation zu einer finanziellen Notwendigkeit, um die Ergebnisse zu verbessern und Wiederaufnahmen zu reduzieren.
3. Warum ist eine effektive Kommunikation zwischen Arzt und Patient für die Verringerung des Risikos von Kunstfehlern so wichtig?
Eine wirksame Kommunikation zwischen Arzt und Patient schafft Vertrauen und klare Erwartungen, wodurch die Wahrscheinlichkeit von Rechtsstreitigkeiten sinkt. Patienten sind weniger geneigt, Ärzte zu verklagen, die sie als ehrlich, einfühlsam und gründlich in ihren Erklärungen empfinden.
4. Wie können Gesundheitsdienstleister die Kommunikation in einem interkulturellen Umfeld verbessern?
Indem wir uns in kultureller Bescheidenheit üben, professionelle medizinische Dolmetscher einsetzen und visuelle 3D-Modelle verwenden, die Sprachbarrieren überwinden, um anatomische Konzepte zu erklären.
5. Was sind die häufigsten Hindernisse für eine effektive Arzt-Patienten-Kommunikation im Jahr 2026?
Zu den Haupthindernissen gehören das hohe Burnout von Klinikern, die digitale "Bildschirmbarriere" der EHR-Systeme, die geringe Gesundheitskompetenz der Patienten und die zunehmende Komplexität der Behandlungspläne.
Inhalt
Vielen Dank für Ihren Kommentar!
Ihr Kommentar wurde zur Moderation weitergeleitet und wird in Kürze veröffentlicht. Wir werden Sie per E-Mail benachrichtigen, sobald er freigeschaltet ist.