
Comunicación médico-paciente: modelos basados en la evidencia y normas profesionales

Índice
La comunicación médico-paciente influye directamente en la comprensión de la enfermedad, el seguimiento del tratamiento y la recuperación. Por eso los médicos modernos necesitan grandes dotes de comunicación junto con sus conocimientos médicos.
Esta guía va más allá de la empatía básica para explorar protocolos y marcos basados en la evidencia. También hablaremos de la integración de herramientas de visualización 3D como VOKA para estandarizar la educación del paciente, reducir la carga cognitiva y mitigar los riesgos profesionales.
La toma de decisiones compartida como referencia de calidad
El modelo tradicional de «paternalismo médico», en el que los médicos actúan como únicos responsables de la toma de decisiones, está cambiando hacia una dinámica más colaborativa. La toma de decisiones compartida se ha convertido en el patrón oro de la atención sanitaria de alta calidad. Se trata de un proceso en el que médicos y pacientes colaboran para seleccionar pruebas, tratamientos y planes asistenciales basados en pruebas clínicas. Este enfoque permite equilibrar los riesgos y los resultados esperados con las preferencias y los valores del paciente.
Para que la toma de decisiones compartida sea eficaz, la información estándar debe recopilarse y organizarse en obligatorio, obligatorio y opcional categorías. A continuación, estos datos se facilitan al paciente y a otros profesionales sanitarios implicados en su atención.
-
Obligatorio (debe incluirse/registrarse la información). Fecha, lugar, paciente atendido por/profesional responsable, lista de problemas, punto de decisión compartida y estado actual, opciones, riesgos y beneficios discutidos.
-
Requerido (si existe, la información debe incluirse/registrarse). Método de consulta (por ejemplo, cara a cara), consentimiento para la grabación, otros profesionales presentes (y personas que acompañan al paciente) y personas implicadas en la toma de la decisión.
-
Opcional (elección local si se incluye/graba la información). Información previa al debate, acciones posteriores al debate.
A revise de 14 estudios sobre la toma de decisiones compartida en Corea del Sur indicaron que la toma de decisiones compartida conlleva una mayor satisfacción del paciente (10/14 estudios), una reducción de los conflictos en la toma de decisiones (8 estudios) y una mejora de los conocimientos (9 estudios).
En las observaciones de pacientes hospitalizados, los comportamientos habituales del MDF incluían explicar los problemas y utilizar un lenguaje adaptado a la comprensión del paciente. Menos frecuentes fueron los esfuerzos por comprobar la comprensión o identificar posibles barreras.
Las principales ventajas del uso del SDM fueron las siguientes:
-
Mejora de la adherencia al tratamiento. Los pacientes satisfechos e implicados en el proceso de toma de decisiones tienen más probabilidades de seguir los tratamientos prescritos.
-
Reducción de los conflictos en la toma de decisiones. El proceso ayuda a minimizar la lucha interna o la incertidumbre que sienten los pacientes al elegir entre múltiples opciones de tratamiento.
-
Conocimientos mejorados. La participación en la GDS aumenta la comprensión por parte del paciente de su problema clínico, así como de los riesgos y beneficios de las distintas opciones.
Modelos de comunicación basados en la evidencia para clínicos modernos
Para ofrecer un enfoque estructurado del encuentro clínico, se han desarrollado varios marcos validados. Estos modelos sirven de guía para la comunicación médico-paciente y garantizan que no se pase por alto ninguna información crítica durante una conversación. Por lo tanto, la aplicación de estos marcos es un componente clave de una comunicación eficaz comunicación con el paciente en la atención sanitaria, ya que proporcionan una norma repetible de seguridad y claridad.
El marco SEGUE para conversaciones estructuradas
El marco SEGUE se utiliza para facilitar la comunicación médico-paciente dividiendo el encuentro en cinco fases distintas:
1
S - Preparar el escenario.
Salude al paciente, establezca el motivo de la visita y reconozca su punto de vista.
2
E - Obtener información.
Utilice preguntas abiertas para comprender la historia del paciente.
3
G - Dar información.
Explicar el diagnóstico y las opciones de tratamiento en un lenguaje sencillo.
4
U - Comprender la perspectiva del paciente.
Compruebe si comprende y aborde las preocupaciones emocionales.
5
E - Finalizar el encuentro.
Resuma el plan y confirme los próximos pasos.
El marco SEGUE tiene varios puntos fuertes. En primer lugar, la longevidad del enfoque, ya que se ha utilizado con éxito durante casi 30 años. SEGUE sobrevivió porque proporciona los fundamentos universales de un encuentro médico. Otros puntos fuertes son:
-
Coherencia. Esto significa que las cinco etapas y sus ítems trabajan juntos de forma armoniosa para medir un único concepto: la competencia comunicativa.
-
Buena fiabilidad entre evaluadores. Mide en qué medida diferentes «evaluadores» (personas que observan y califican a los médicos) están de acuerdo entre sí. Una alta fiabilidad entre evaluadores significa que el marco es objetivo. Elimina el sesgo personal del calificador porque los elementos de la lista de comprobación son claros.
-
Facilidad de uso. SEGUE se ha diseñado como una lista de comprobación sencilla y binaria, por lo que es fácil de recordar y recordar durante una rápida cita de 15 minutos con el paciente.
Sin embargo, el marco SEGUE también presenta una debilidad significativa. Varios estudios empíricos han demostrado que los instrumentos que utilizan escalas de respuesta binarias (sí/no), como SEGUE, pueden no medir con precisión las diferencias en la habilidad para la entrevista médica.
AIDET para la experiencia del paciente
AIDET es un marco de comunicación utilizado en la atención sanitaria para mejorar la experiencia del paciente, reducir su ansiedad y aumentar su cumplimiento mediante interacciones estructuradas. Sus siglas significan Reconocimiento, Presentación, Duración, Explicación y Agradecimiento, y cada una de ellas representa una fase específica de la interacción que requiere acciones concretas.
1
A - Reconocimiento.
Saludar a los pacientes por su nombre, establecer contacto visual y reconocer a los familiares presentes en la sala.
2
I - Presentar.
Diciendo tu nombre, especialidad y papel en su cuidado.
3
D - Duración.
Facilitar un calendario estimado de pruebas o tiempos de espera para gestionar las expectativas.
4
E - Explicación.
Describir lo que va a ocurrir, por qué va a ocurrir y responder a cualquier pregunta para garantizar la comprensión.
5
T - Gracias.
Expresar su agradecimiento por su cooperación, paciencia y por haber elegido sus instalaciones.

A pesar de su sencillez, el marco sigue siendo muy utilizado por los profesionales sanitarios, sobre todo por los especialistas noveles. Estos cinco sencillos pasos son beneficiosos desde varias perspectivas:
-
Mayor satisfacción de los pacientes. En informe específico destacó que una de las clínicas pediátricas registró un aumento de la puntuación neta del promotor de 2,6 % hasta 83,3 % tras la implantación de AIDET.
-
Mejora de la práctica enfermera. La investigación realizada con enfermeras de urgencias demostró que AIDET alivia la ansiedad, aumenta la empatía y reduce las quejas al proporcionar información clara y coherencia de equipo.
-
Confianza de los estudiantes. Los estudiantes de enfermería informaron de una mejor atención centrada en el paciente, relación y alivio de la ansiedad a través de AIDET. Las evaluaciones a corto plazo señalaron que el 96,6 % de los pacientes expuestos lo valoraron.
El protocolo SPIKES para escenarios clínicos complejos
El Protocolo SPIKES es un marco de seis pasos para dar malas noticias en entornos clínicos, especialmente en oncología, con el fin de garantizar una comunicación empática y estructurada. Desarrollado en el año 2000, ayuda a los médicos a recabar la opinión del paciente, compartir información, ofrecer apoyo y planificar en colaboración.
Cuando se dan malas noticias o se habla de diagnósticos que alteran la vida, el protocolo SPIKES ofrece una vía estructurada y empática:
1
S - Preparar la entrevista.
Implica garantizar la privacidad e implicar a los familiares.
2
P - Percepción.
Evaluar lo que el paciente ya sabe.
3
I - Invitación.
Preguntar cuánta información desea recibir el paciente.
4
K - Conocimiento.
Dar la información en pequeños trozos, evitando la terminología profesional.
5
E - Emociones.
Abordar la respuesta emocional del paciente con empatía.
6
S - Estrategia y resumen.
Trazar un plan claro para el futuro.
Los médicos formados informan de una mayor confianza a la hora de dar malas noticias. La revisión observó mejoras constantes en el rendimiento (por ejemplo, a través de evaluadores independientes o comentarios de los PS), pero ningún estudio midió los resultados del sistema o de los pacientes, como la satisfacción o la reducción de la ansiedad, lo que pone de manifiesto las lagunas en la investigación. Citado más de 88 veces, coincide con las preferencias de los pacientes por una comunicación directa y sincera.
Mejores prácticas universales para una comunicación eficaz entre médico y paciente
Los marcos estructuran, pero el éxito de un encuentro clínico sigue dependiendo de la comunicación centrada en el ser humano. En 2026, incluso con toda la tecnología, el «toque humano» importa más que nunca, y ser capaz de explicar información compleja con claridad es esencial para una atención de calidad. En esta sección exploraremos formas prácticas de hacerlo.
Reducir la brecha de comprensión con herramientas de comunicación visual
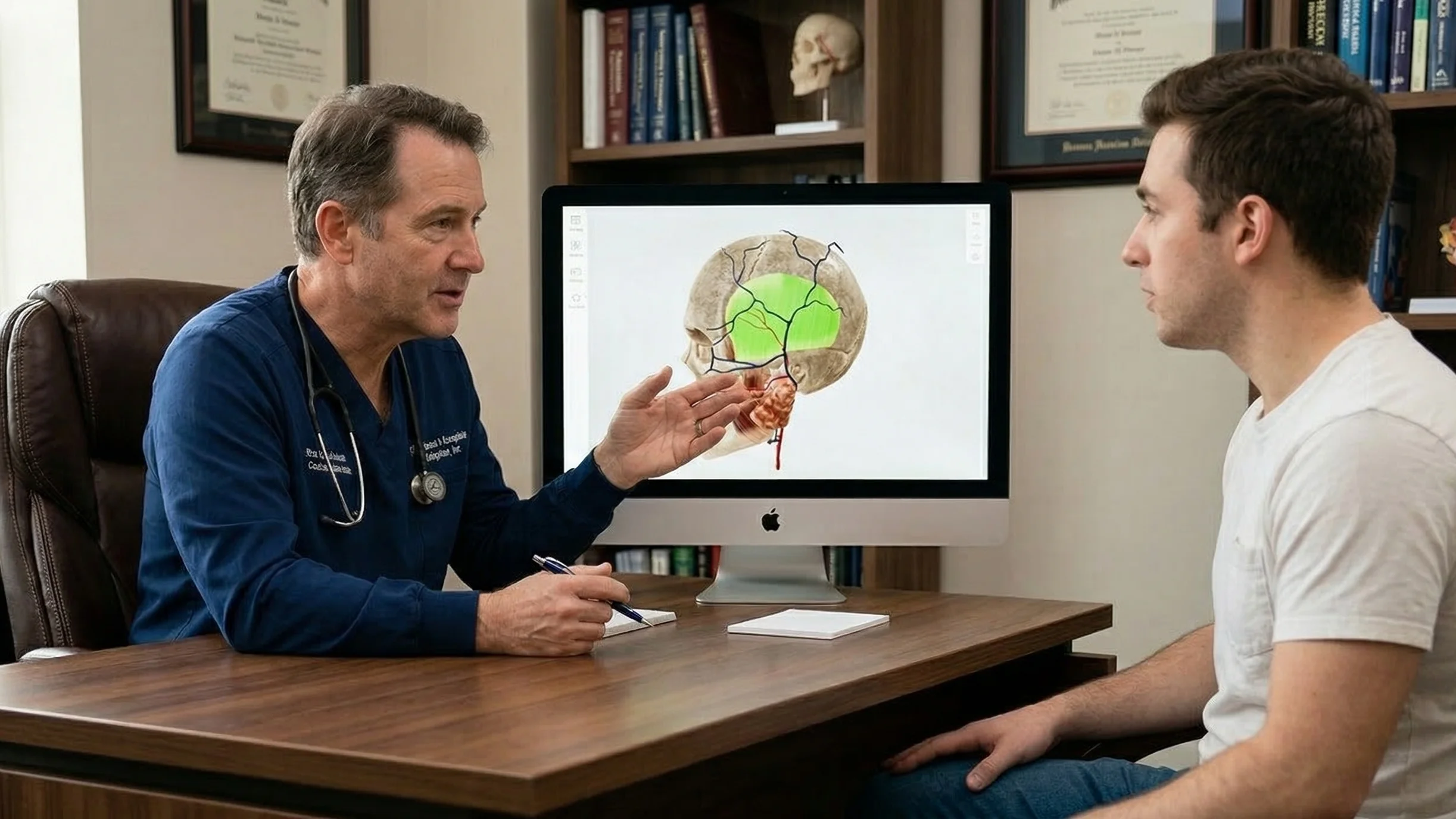
Uno de los principales obstáculos para la comunicación médico-paciente es la complejidad de la información médica. En un encuentro clínico de alto estrés, a los pacientes les cuesta mucho más procesar la información verbal. A menudo se olvidan 40-80 % de la información médica inmediatamente después de oírla. Además, algunos pacientes pueden tener dificultades para comprender la información debido a sus limitados conocimientos sanitarios.
Una de las formas más eficaces de abordar este problema es utilizar la visualización en 3D, que ayuda a reducir la carga cognitiva y a estandarizar educación del paciente.
Los contenidos 3D de alta calidad pueden ayudar de varias maneras:
-
Eludir el «cuello de botella verbal». Los visuales en 3D ayudan a los pacientes a comprender la anatomía y los procedimientos sin un gran esfuerzo mental. En lugar de intentar imaginar un órgano o una intervención quirúrgica a partir de descripciones verbales, los pacientes pueden ver un modelo claro y preciso o un vídeo.
-
Superar los bajos conocimientos sanitarios. La jerga médica profesional puede intimidar. Sin embargo, cuando un médico utiliza un modelo 3D (por ejemplo, mostrando un corazón con una obstrucción visible), ayuda a los pacientes a comprender el problema con mayor claridad, incluso sin conocimientos médicos previos.
-
Mejorar la comunicación intercultural. Las diferencias lingüísticas y culturales pueden dificultar la comprensión de las explicaciones médicas. Los visuales en 3D salvan esta distancia presentando la información en un formato visual. Los médicos pueden mejorar la comunicación presentando directamente las afecciones, los procedimientos o los efectos del tratamiento, haciéndolos más accesibles a pacientes de diversos orígenes lingüísticos y culturales.
-
Mejorar la retención y el cumplimiento. Cuando un paciente ve realmente mecanismo de una enfermedad o tratamiento, es más probable que la información se quede grabada. Esta claridad conduce a menudo a una mayor adherencia a las instrucciones de cuidados posteriores al encuentro.
En la práctica, la integración del 3D en los flujos de trabajo clínicos no requiere cambios complejos. Los clínicos pueden confiar en herramientas accesibles como Modelos anatómicos en 3D y animaciones médicas.
Durante las consultas, los médicos pueden utilizar atlas anatómicos en 3D como Anatomía y Patología VOKA 3D, que contiene una biblioteca de modelos de alta fidelidad y herramientas interactivas. Al rotar, ampliar y aislar estructuras, los médicos demuestran claramente el estado de un paciente y facilitan enormemente la comprensión de la explicación.
Las breves animaciones narradas en 3D también mejoran las consultas al guiar a los pacientes a través de procesos dinámicos, como una intervención quirúrgica o el mecanismo de acción de la medicación prescrita. La visualización de estos conceptos reduce la ansiedad y garantiza que los pacientes comprendan mejor los riesgos y los resultados esperados.
Habilidades esenciales: empatía, verificación y ritmo
En 2026, la comunicación médico-paciente se define por la integración de un compromiso empático, procesos de verificación sólidos (tanto clínicos como digitales) y un ritmo intencional para gestionar entornos de atención de alta tecnología. A medida que la atención sanitaria pasa del entusiasmo por la IA a la responsabilidad por la IA, estas habilidades centradas en el ser humano se consideran fundamentales para fomentar la confianza, reducir el agotamiento y mejorar los resultados clínicos.
La empatía como núcleo humano de la asistencia sanitaria
La empatía ha pasado de ser una habilidad blanda a una competencia clínica básica necesaria para generar confianza y satisfacción en el paciente. La empatía profesional implica:
-
Validación emocional. Los médicos deben reconocer, verbalizar y validar activamente las emociones del paciente, incluso cuando utilicen herramientas de telemedicina.
-
Competencia narrativa. Utilizar la práctica de la «escucha activa» mediante técnicas de escucha silenciosa, reflejo y eco ayuda a confirmar las preocupaciones del paciente.
-
Personalización. Empatía significa adaptar la comunicación a los contextos culturales y emocionales, con el apoyo de iniciativas que promuevan la inclusión.
Verificación: exactitud de los datos clínicos y comprensión del paciente
La verificación es la clave para garantizar una atención segura en diversos ámbitos terapéuticos, e implica varios rasgos:
-
«Método Teach-back». Los médicos tienen que asegurarse de que los pacientes entienden sus explicaciones. Pueden hacerlo pidiendo a los pacientes que repitan la información con sus propias palabras para verificar la comprensión.
-
Verificación del acceso a los datos digitales. Los modernos sistemas de verificación de identidad digital (eIDV) protegen el entorno de la teleasistencia automatizando la incorporación de los pacientes y utilizando la autenticación multifactor. Garantizan que solo las personas verificadas accedan a los datos médicos confidenciales, por lo que el riesgo de acciones desleales o errores humanos se reduce al mínimo.
-
Documentación precisa. El uso de herramientas como las historias clínicas electrónicas (HCE) para verificar la identidad de los pacientes, como los datos biométricos o las fotografías, se está convirtiendo en una recomendación estándar.
Ritmo: comunicación estructurada en un entorno clínico ajetreado
El ritmo de la consulta es fundamental para que los pacientes no se sientan abrumados, sobre todo cuando hablamos de prestación de asistencia a distancia e híbrida. Un buen ritmo implica lo siguiente:
-
Pausas y silencios estratégicos. Permitir el silencio y una comunicación deliberada y lenta da a los pacientes tiempo para procesar información compleja y expresar sus propias preocupaciones.
-
Consultas estructuradas (3E). Se está formando a los profesionales médicos para que «eduquen» (simplifiquen la información), «alisten» (colaboren con el paciente, ya que tienen el mismo objetivo de una atención segura) y «terminen» (garanticen una transición segura a casa).
-
Gestión de flujos de trabajo híbridos. El modelo asistencial 2026 implica una combinación de visitas en persona y el uso de herramientas de telesalud. Requiere que los profesionales establezcan un ritmo eficiente de intercambio de información, garantizando que los pacientes reciban las actualizaciones oportunas a través de sistemas digitales sin sentirse abrumados.
«Webside manner»: buenas prácticas para los profesionales de la telemedicina
Los «modales en la web» son el equivalente en telesalud de los «modales de cabecera», y se refieren a la capacidad del médico para comunicarse, mostrar empatía y generar confianza con los pacientes durante las visitas virtuales.
Los componentes clave de una práctica de este tipo incluyen:
-
Comunicación visual y lenguaje corporal adecuados. Como la visión está restringida a una pantalla, los proveedores deben hacer un esfuerzo consciente para mostrar compromiso, como asentir con la cabeza, sonreír y sentarse lo suficientemente cerca de la cámara para mostrar claramente las expresiones faciales.
-
Escucha activa y empatía. La escucha activa es esencial para captar las señales verbales, y la empatía debe transmitirse mediante el tono de voz y un lenguaje atento y tranquilizador.
-
Establecer la presencia. Esto implica mirar a la cámara en lugar de la imagen del paciente en la pantalla para simular el contacto visual.
-
Contextualizar el entorno. Reconocer el entorno doméstico del paciente, garantizar la privacidad de ambas partes y tomar notas son vitales para mantener el compromiso.
Qué hacer y qué no hacer para una comunicación eficaz
La siguiente tabla resume el protocolo y las mejores prácticas de comunicación entre médico y paciente:
Dimensiones éticas y jurídicas de la interacción médico-paciente
La comunicación eficaz es la principal salvaguardia tanto de la salud del paciente como de la seguridad profesional del clínico. En el panorama normativo moderno, la calidad del diálogo es a menudo el factor decisivo para determinar si un encuentro clínico cumple la norma legal de atención.
Consentimiento informado y autonomía del paciente
El consentimiento informado es un proceso ético y legal que garantiza que los pacientes comprendan los riesgos, beneficios y alternativas de tratamiento para tomar decisiones voluntarias y autónomas sobre su atención.
El principal aspecto de consentimiento informado y la autonomía del paciente es mantener una comunicación eficaz, lo que implica superar las barreras comunicativas. Por lo tanto, los profesionales sanitarios deben evitar la jerga médica profesional, utilizar términos simplificados y dedicar un tiempo razonable para evitar malentendidos y la sobrecarga cognitiva de los pacientes.
Otro método consiste en utilizar animaciones médicas en 3D y vídeos explicativos. Estos contenidos simplificarán conceptos médicos complejos para los pacientes y mejorarán la claridad y el compromiso.
Mitigación del riesgo de mala praxis mediante la alianza terapéutica
Mitigar el riesgo de mala praxis mediante una alianza terapéutica implica construir una relación sólida y empática para reducir la probabilidad de que los pacientes presenten demandas incluso cuando se producen resultados adversos. Numerosos estudios presentados en la Biblioteca Nacional de Medicina indican que las demandas por mala praxis suelen estar motivadas por el enfado del paciente, por sentirse ignorado o por la ruptura de la confianza, y no únicamente por el error clínico.
Como proveedor de asistencia sanitaria, sus acciones clave para reducir el riesgo legal deben ser las siguientes:
-
Garantizar el consentimiento informado. Un proceso de consentimiento informado exhaustivo implica una discusión clara y honesta de los riesgos.
-
Gestión de las expectativas. Es menos probable que los pacientes presenten una demanda si comprenden las posibles complicaciones y consideran que el médico es transparente.
-
Comunicación inmediata de errores. La divulgación abierta, honesta y rápida de los acontecimientos adversos y los errores puede ayudar a gestionar la situación y a menudo evita los litigios.
-
Continuidad asistencial. Generar confianza con el tiempo ayuda a minimizar los malentendidos.
Los estudios sobre médicos de atención primaria y cirujanos muestran que los que no tenían antecedentes de siniestralidad pasaban más tiempo con los pacientes y utilizaban una comunicación más específica. Además, el uso de ayudas visuales para ayudar a los pacientes a entender las cifras de riesgo puede profundizar la colaboración y mejorar la comprensión.
Conclusión
En resumen, la mejora de la comunicación médico-paciente y de la calidad asistencial requiere un enfoque sistemático. Adoptando modelos basados en la evidencia como SEGUE y SPIKES, aplicando la toma de decisiones compartida e integrando ayudas visuales avanzadas para el consentimiento informado, los médicos pueden transformar positivamente la experiencia del paciente.
Si desea integrar la visualización 3D de alta gama en su práctica clínica y en la comunicación con el paciente, póngase en contacto con VOKA hoy mismo. Puede elegir entre nuestra biblioteca de animaciones y modelos 3D ya creados, o colaborar con el equipo para crear contenidos únicos adaptados a sus necesidades.
FAQ
1. ¿Cuáles son los principales ejemplos de comunicación médico-paciente para los médicos en formación?
Los médicos en formación deben centrarse en el marco SEGUE para la anamnesis estructurada y en la técnica AIDET para establecer una relación inmediata durante las rondas hospitalarias. Además, deben tener en cuenta prácticas de comunicación universales, como la escucha empática y estructurada.
2. ¿Cómo afecta la economía moderna de la sanidad al tiempo de comunicación en 2026?
En 2026, la economía de la sanidad experimenta un cambio y utiliza la IA agéntica para automatizar la documentación. Ahora, los médicos pueden reinvertir casi 20 % de su jornada laboral en el diálogo directo con el paciente. Esta transición hacia una atención basada en el valor convierte la comunicación clara y visual en una necesidad financiera para mejorar los resultados y reducir los reingresos.
3. ¿Por qué es esencial una comunicación eficaz entre médico y paciente para reducir el riesgo de mala praxis?
Una comunicación eficaz entre médico y paciente genera confianza y expectativas claras, lo que reduce la probabilidad de litigios. Los pacientes son menos propensos a demandar a los médicos si consideran que han sido sinceros, empáticos y minuciosos en sus explicaciones.
4. ¿Cómo pueden los profesionales sanitarios mejorar la comunicación en entornos interculturales?
Practicando la humildad cultural, recurriendo a intérpretes médicos profesionales y utilizando modelos visuales en 3D que saltan las barreras lingüísticas para explicar conceptos anatómicos.
5. ¿Cuáles son los obstáculos más comunes para una comunicación eficaz entre médico y paciente en 2026?
Entre los principales obstáculos cabe citar el elevado grado de agotamiento de los médicos, la "barrera de la pantalla" digital de los sistemas de HCE, los escasos conocimientos sanitarios de los pacientes y la creciente complejidad de los planes de tratamiento.
Índice
Gracias por su comentario.
Tu comentario ha sido enviado a moderación y se publicará en breve. Le enviaremos un correo electrónico cuando esté disponible.