
Comunicazione medico-paziente: modelli basati sull'evidenza e standard professionali

Indice
La comunicazione medico-paziente influisce direttamente sulla capacità dei pazienti di comprendere la propria condizione, di seguire il trattamento e di guarire. Ecco perché i medici moderni devono possedere forti capacità di comunicazione accanto alle loro competenze mediche.
Questa guida va oltre l'empatia di base per esplorare protocolli e strutture basati sull'evidenza. Parleremo anche dell'integrazione di strumenti di visualizzazione 3D come VOKA per standardizzare la formazione dei pazienti, ridurre il carico cognitivo e attenuare i rischi professionali.
Il processo decisionale condiviso (SDM) come parametro di qualità
Il modello tradizionale di «paternalismo medico», in cui i medici sono gli unici responsabili delle decisioni, si sta spostando verso una dinamica più collaborativa. Il processo decisionale condiviso è emerso come il gold standard per un'assistenza di alta qualità. Si tratta di un processo in cui medici e pazienti lavorano insieme per selezionare test, trattamenti e piani di cura basati sull'evidenza clinica. Questo approccio consente di bilanciare i rischi e gli esiti attesi con le preferenze e i valori del paziente.
Per un efficace processo decisionale condiviso, le informazioni standard devono essere raccolte e organizzate in obbligatorio, richiesto, e opzionale categorie. Questi dati vengono poi forniti al paziente e agli altri operatori sanitari coinvolti nella sua assistenza.
-
Obbligatorio (le informazioni devono essere incluse/registrate). Data, luogo, paziente visto da/ professionista responsabile, elenco dei problemi, punto di decisione condiviso e stato attuale, opzioni, rischi e benefici discussi.
-
Richiesto (se esiste, l'informazione deve essere inclusa/registrata). Metodo di consultazione (ad esempio, faccia a faccia), consenso alla registrazione, altri professionisti presenti (e persone che accompagnano il paziente) e persone coinvolte nella decisione.
-
Opzionale (scelta locale se includere/registrare le informazioni). Informazioni pre-discussione, azioni post-discussione.
Un' recensione di 14 studi sul processo decisionale condiviso in Corea del Sud ha indicato che la SDM porta a una maggiore soddisfazione del paziente (10/14 studi), a una riduzione del conflitto decisionale (8 studi) e a un miglioramento delle conoscenze (9 studi).
Nelle osservazioni in regime di ricovero, i comportamenti più comuni dell'SDM comprendevano la spiegazione dei problemi e l'uso di un linguaggio adatto alla comprensione del paziente. Meno frequenti sono stati gli sforzi per verificare la comprensione o identificare potenziali ostacoli.
I principali vantaggi dell'utilizzo di SDM sono stati i seguenti:
-
Miglioramento dell'aderenza al trattamento. I pazienti soddisfatti e coinvolti nel processo decisionale hanno maggiori probabilità di seguire i trattamenti prescritti.
-
Riduzione del conflitto decisionale. Il processo aiuta a ridurre al minimo la lotta interna o l'incertezza che i pazienti provano quando devono scegliere tra più opzioni terapeutiche.
-
Conoscenza migliorata. L'impegno nella SDM aumenta la comprensione del problema clinico del paziente e dei rischi e benefici delle varie opzioni.
Modelli di comunicazione basati sull'evidenza per i clinici moderni
Per fornire un approccio strutturato all'incontro clinico, sono stati sviluppati diversi modelli convalidati. Questi modelli fungono da linee guida per la comunicazione medico-paziente, garantendo che non vengano perse informazioni critiche durante la conversazione. Pertanto, l'implementazione di questi schemi è una componente chiave di una comunicazione efficace comunicazione con il paziente nell'assistenza sanitaria, in quanto forniscono uno standard ripetibile per la sicurezza e la chiarezza.
Il quadro SEGUE per le conversazioni strutturate
Il quadro SEGUE viene utilizzato per facilitare la comunicazione paziente-medico suddividendo l'incontro in cinque fasi distinte:
1
S - Preparare la scena.
Salutare il paziente, stabilire il motivo della visita e riconoscere il suo punto di vista.
2
E - Implicare informazioni.
Utilizzare domande aperte per comprendere la storia del paziente.
3
G - Dare informazioni.
Spiegare la diagnosi e le opzioni di trattamento con un linguaggio semplice.
4
U - Comprendere il punto di vista del paziente.
Verificare la comprensione e affrontare i problemi emotivi.
5
E - Termina l'incontro.
Riassumere il piano e confermare i passi successivi.
Il quadro SEGUE ha diversi punti di forza. Il primo è la longevità dell'approccio, che è stato utilizzato con successo per quasi 30 anni. SEGUE è sopravvissuto perché fornisce i fondamenti universali di un incontro medico. Altri punti di forza sono:
-
Coerenza. Ciò significa che tutti e cinque gli stadi e i relativi item lavorano insieme in modo armonioso per misurare un unico concetto: la competenza comunicativa.
-
Buona affidabilità interrater. Misura quanto i diversi «raters» (persone che osservano e valutano i medici) concordano tra loro. Un'elevata affidabilità interrater significa che il quadro di riferimento è oggettivo. Elimina i pregiudizi personali del valutatore perché le voci della checklist sono chiare.
-
Facilità d'uso. SEGUE è stato concepito come una semplice lista di controllo binaria, facile da ricordare e da richiamare durante un rapido appuntamento con il paziente di 15 minuti.
Tuttavia, il quadro SEGUE presenta anche una significativa debolezza. Diversi studi empirici hanno dimostrato che gli strumenti che utilizzano scale di risposta binarie (sì/no), come il SEGUE, possono non misurare accuratamente le differenze di abilità nel colloquio medico.
AIDET per l'esperienza del paziente
AIDET è un quadro di comunicazione utilizzato in ambito sanitario per migliorare l'esperienza del paziente, ridurne l'ansia e aumentarne la compliance attraverso interazioni strutturate. È l'acronimo di Acknowledge, Introduce, Duration, Explanation e Thank You (Riconoscimento, Introduzione, Durata, Spiegazione e Ringraziamento), dove ognuno rappresenta una fase specifica dell'interazione con azioni specifiche richieste.
1
A - Riconoscere.
Salutare i pazienti per nome, stabilire un contatto visivo e riconoscere i familiari presenti nella stanza.
2
I - Presentare.
Indicare il proprio nome, la specializzazione e il ruolo nella cura del paziente.
3
D - Durata.
Fornire una stima dei tempi di attesa o dei test per gestire le aspettative.
4
E - Spiegazione.
Descrivere cosa accadrà, perché sta accadendo e rispondere alle domande per assicurarne la comprensione.
5
T - Grazie.
Esprimere apprezzamento per la collaborazione, la pazienza e la scelta della vostra struttura.

Nonostante la sua semplicità, il framework è ancora ampiamente utilizzato dagli operatori sanitari, soprattutto dai giovani specialisti. Questi cinque semplici passaggi sono vantaggiosi da diversi punti di vista:
-
Miglioramento della soddisfazione del paziente. Il Rapporto dedicato ha evidenziato che una delle cliniche pediatriche ha registrato un aumento del Net Promoter Score di 2,6% a 83,3% dopo l'implementazione di AIDET.
-
Miglioramento della pratica infermieristica. La ricerca condotta con gli infermieri di emergenza ha dimostrato che AIDET allevia l'ansia, aumenta l'empatia e riduce i reclami fornendo informazioni chiare e coerenza di squadra.
-
Fiducia degli studenti. Gli studenti di infermieristica hanno riferito di una migliore assistenza centrata sul paziente, di un rapporto più stretto e di un sollievo dall'ansia grazie ad AIDET. Le valutazioni a breve termine hanno rilevato che il 96,6% dei pazienti esposti lo ha apprezzato.
Il protocollo SPIKES per scenari clinici complessi
Il protocollo SPIKES è una struttura in sei fasi per comunicare le cattive notizie in ambito clinico, in particolare in oncologia, per garantire una comunicazione empatica e strutturata. Sviluppato nel 2000, aiuta i medici a raccogliere i suggerimenti dei pazienti, a condividere le informazioni, a offrire sostegno e a pianificare in modo collaborativo.
Quando si danno cattive notizie o si parla di diagnosi che cambiano la vita, il protocollo SPIKES fornisce un percorso strutturato ed empatico:
1
S - Impostazione del colloquio.
Implica la garanzia della privacy e il coinvolgimento dei familiari.
2
P - Percezione.
Fare una valutazione di ciò che il paziente già conosce.
3
I - Invito.
Chiedere quante informazioni il paziente desidera ricevere.
4
K - Conoscenza.
Dare le informazioni in piccoli pezzi, evitando la terminologia professionale.
5
E - Emozioni.
Affrontare la risposta emotiva del paziente con empatia.
6
S - Strategia e sintesi.
Definire un piano chiaro per il futuro.
I medici addestrati riferiscono una maggiore sicurezza nel dare cattive notizie. La revisione ha rilevato un aumento consistente delle prestazioni (ad esempio, attraverso i valutatori indipendenti/il feedback dei medici), ma nessuno studio ha misurato i risultati del sistema o del paziente, come la soddisfazione o la riduzione dell'ansia, evidenziando le lacune della ricerca. Citata più di 88 volte, è in linea con le preferenze dei pazienti per una comunicazione diretta e onesta.
Migliori pratiche universali per una comunicazione efficace tra medico e paziente
I quadri danno struttura, ma il successo di un incontro clinico dipende ancora dalla comunicazione incentrata sull'uomo. Nel 2026, anche con tutta la tecnologia, il «tocco umano» è più importante che mai e la capacità di spiegare informazioni complesse in modo chiaro è essenziale per un'assistenza di qualità. In questa sezione esploreremo i modi pratici per farlo.
Colmare il divario di comprensione con gli strumenti di comunicazione visiva
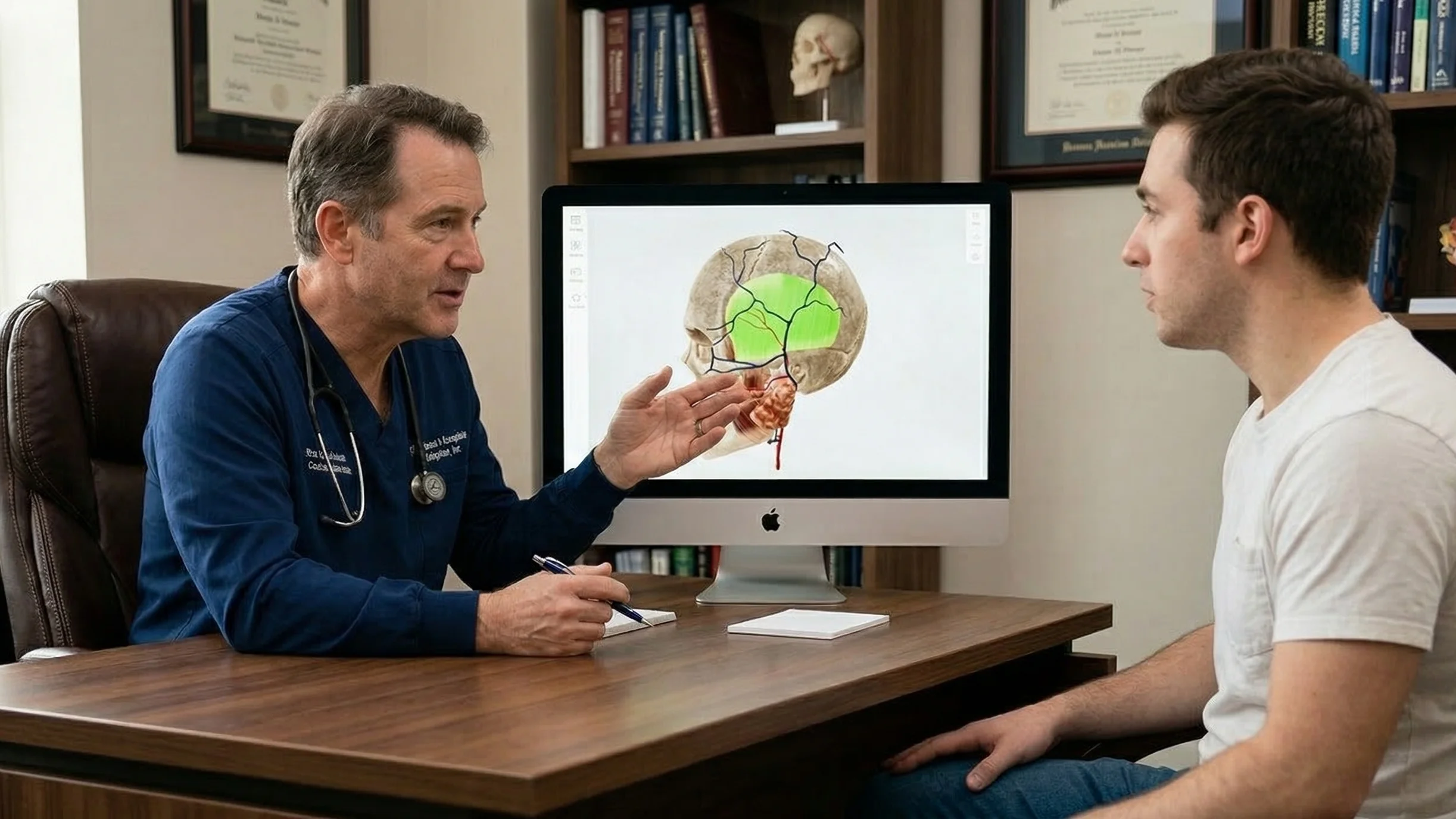
Uno dei principali ostacoli alla comunicazione medico-paziente è la complessità delle informazioni mediche. In un incontro clinico ad alto stress, i pazienti fanno molta più fatica a elaborare le informazioni verbali. Spesso dimenticano 40-80% le informazioni mediche subito dopo averle ascoltate. Inoltre, alcuni pazienti possono avere difficoltà a comprendere le informazioni a causa di una limitata alfabetizzazione sanitaria.
Uno dei modi più efficaci per affrontare questo problema è l'utilizzo della visualizzazione in 3D, che aiuta a ridurre il carico cognitivo e a standardizzare i dati educazione del paziente.
I contenuti 3D di alta qualità possono essere utili in diversi modi:
-
Superare il «collo di bottiglia verbale». Le immagini in 3D aiutano i pazienti a comprendere l'anatomia e le procedure senza un grande sforzo mentale. Invece di cercare di immaginare un organo o un intervento chirurgico sulla base di descrizioni verbali, i pazienti possono vedere un modello chiaro e accurato o un video.
-
Superare la scarsa alfabetizzazione sanitaria. Il gergo medico professionale può intimorire. Tuttavia, quando un medico utilizza un modello 3D (ad esempio, mostrando un cuore con un'ostruzione visibile), aiuta i pazienti a comprendere meglio il problema, anche senza conoscenze mediche pregresse.
-
Migliorare la comunicazione interculturale. Le differenze linguistiche e culturali possono rendere più difficile la comprensione delle spiegazioni mediche. Le immagini 3D colmano questo divario presentando le informazioni in un formato visivo. I medici possono mostrare direttamente le condizioni, le procedure o gli effetti dei trattamenti, rendendo la comunicazione più accessibile ai pazienti provenienti da contesti linguistici e culturali diversi.
-
Migliorare la conservazione e la conformità. Quando un paziente vede veramente il meccanismo di una malattia o il trattamento, è più probabile che le informazioni rimangano impresse. Questa chiarezza spesso porta a una maggiore aderenza alle istruzioni di cura successive all'incontro.
In pratica, l'integrazione del 3D nei flussi di lavoro clinici non richiede modifiche complesse. I medici possono contare su strumenti accessibili come Modelli anatomici 3D e animazioni mediche.
Durante le consultazioni, i medici possono utilizzare atlanti di anatomia 3D come Anatomia e patologia 3D VOKA, contenente una libreria di modelli ad alta fedeltà e strumenti interattivi. Ruotando, zoomando e isolando le strutture, i medici mostrano chiaramente le condizioni del paziente e rendono la spiegazione molto più facile da capire.
Anche le brevi animazioni 3D narrate migliorano le consultazioni, guidando i pazienti attraverso processi dinamici, come una procedura chirurgica o il meccanismo d'azione dei farmaci prescritti. La visualizzazione di questi concetti riduce l'ansia e fa sì che i pazienti comprendano meglio i rischi e i risultati attesi.
Competenze essenziali: empatia, verifica e ritmo
Nel 2026, la comunicazione medico-paziente sarà definita dall'integrazione di un coinvolgimento empatico, di solidi processi di verifica (sia clinici che digitali) e di un ritmo intenzionale per gestire ambienti di cura altamente tecnologici. Mentre l'assistenza sanitaria passa dall'entusiasmo per l'IA alla responsabilità per l'IA, queste competenze incentrate sull'uomo sono ritenute fondamentali per promuovere la fiducia, ridurre il burnout e migliorare i risultati clinici.
L'empatia come nucleo umano dell'assistenza sanitaria
L'empatia si è trasformata da una soft skill a una competenza clinica fondamentale, necessaria per creare fiducia e soddisfazione del paziente. L'empatia professionale comporta:
-
Convalida emotiva. I medici devono riconoscere, verbalizzare e convalidare attivamente le emozioni dei pazienti, anche quando utilizzano strumenti di telemedicina.
-
Competenza narrativa. L'utilizzo di tecniche di «ascolto attivo» attraverso l'ascolto silenzioso, il rispecchiamento e l'eco aiuta a confermare le preoccupazioni del paziente.
-
Personalizzazione. Empatia significa adattare la comunicazione ai contesti culturali ed emotivi, con il supporto di iniziative che promuovono l'inclusività.
Verifica: accuratezza dei dati clinici e comprensione del paziente
La verifica è la chiave per garantire la sicurezza delle cure in diverse aree terapeutiche e implica diverse caratteristiche:
-
«Metodo Teach-back». I medici devono assicurarsi che i pazienti comprendano le loro spiegazioni. Possono farlo chiedendo ai pazienti di ripetere le informazioni con parole proprie per verificarne la comprensione.
-
Verifica dell'accesso ai dati digitali. I moderni sistemi di verifica dell'identità digitale (eIDV) proteggono l'ambiente di assistenza remota automatizzando l'inserimento dei pazienti e utilizzando l'autenticazione a più fattori. Assicurano che i dati medici sensibili siano accessibili solo a persone verificate, riducendo al minimo il rischio di azioni scorrette o di errori umani.
-
Documentazione accurata. L'utilizzo di strumenti come le cartelle cliniche elettroniche (EHR) per verificare l'identità dei pazienti, come la biometria o le fotografie, sta diventando una raccomandazione standard.
Il ritmo: la comunicazione strutturata in un ambiente clinico affollato
Il ritmo della consultazione è fondamentale per garantire che i pazienti non siano sopraffatti, soprattutto quando si parla di assistenza remota e ibrida. Un buon ritmo implica quanto segue:
-
Pause e silenzi strategici. Il silenzio e la comunicazione deliberata e lenta danno ai pazienti il tempo di elaborare informazioni complesse e di esprimere le proprie preoccupazioni.
-
Consultazioni strutturate (3E). I professionisti del settore medico vengono addestrati a «Educare» (mantenere le informazioni semplici), «Arruolare» (collaborare con il paziente, poiché hanno lo stesso obiettivo di un'assistenza sicura) e «Terminare» (garantire una transizione sicura verso casa).
-
Gestione di flussi di lavoro ibridi. Il modello di assistenza 2026 prevede una combinazione di visite di persona e l'uso di strumenti di teleassistenza. Richiede che i medici ritmino in modo efficiente lo scambio di informazioni, assicurando che i pazienti ricevano aggiornamenti tempestivi attraverso i sistemi digitali senza essere sopraffatti.
«Webside manner»: le migliori pratiche per i professionisti della telemedicina
La «Webside manner» è l'equivalente tele-sanitario della «bedside manner», che si riferisce alla capacità di un medico di comunicare, mostrare empatia e creare fiducia con i pazienti durante le visite virtuali.
I componenti chiave di tale pratica includono:
-
Comunicazione visiva e linguaggio del corpo adeguati. Poiché la visione è limitata a uno schermo, gli operatori devono fare uno sforzo consapevole per mostrare impegno, come annuire, sorridere e sedersi abbastanza vicino alla telecamera per mostrare chiaramente le espressioni facciali.
-
Ascolto attivo ed empatia. L'ascolto attivo è essenziale per cogliere gli spunti verbali e l'empatia deve essere trasmessa attraverso il tono di voce e un linguaggio attento e rassicurante.
-
Stabilire la presenza. Si tratta di guardare la telecamera piuttosto che l'immagine del paziente sullo schermo per simulare il contatto visivo.
-
Contestualizzazione del setting. Riconoscere l'ambiente domestico del paziente, garantire la privacy di entrambe le parti e prendere appunti sono fondamentali per mantenere il coinvolgimento.
Cosa fare e cosa evitare per una comunicazione efficace
La tabella seguente riassume il galateo della comunicazione medico-paziente e le migliori pratiche:
Dimensioni etiche e legali dell'interazione medico-paziente
Una comunicazione efficace è la principale salvaguardia della salute del paziente e della sicurezza professionale del medico. Nel moderno panorama normativo, la qualità del dialogo è spesso il fattore decisivo per stabilire se un incontro clinico soddisfa lo standard legale di cura.
Consenso informato e autonomia del paziente
Il consenso informato è un processo etico e legale che garantisce che i pazienti comprendano i rischi, i benefici e le alternative di trattamento per prendere decisioni volontarie e autonome sulle loro cure.
L'aspetto principale di consenso informato e l'autonomia del paziente è mantenere una comunicazione efficace, il che significa superare le barriere comunicative. Pertanto, gli operatori sanitari dovrebbero evitare il gergo medico professionale, utilizzare termini semplificati e dedicare un tempo ragionevole per evitare fraintendimenti e il sovraccarico cognitivo dei pazienti.
Un altro metodo è quello di utilizzare animazioni mediche 3D dedicate e video esplicativi. Tali contenuti semplificheranno i concetti medici complessi per i pazienti e miglioreranno la chiarezza e il coinvolgimento.
Mitigare il rischio di malpractice attraverso l'alleanza terapeutica
La mitigazione del rischio di malasanità attraverso l'alleanza terapeutica implica la costruzione di un rapporto forte ed empatico per ridurre la probabilità che i pazienti facciano causa anche quando si verificano esiti negativi. Numerosi studi presentati nella National Library of Medicine indicano che le richieste di risarcimento per negligenza sono spesso motivate dalla rabbia del paziente, dalla sensazione di essere stato ignorato o dalla fiducia infranta, piuttosto che dall'unico errore clinico.
Per un operatore sanitario, le azioni principali per ridurre il rischio legale dovrebbero essere le seguenti:
-
Garantire il consenso informato. Un processo di consenso informato completo comporta una discussione chiara e onesta dei rischi.
-
Gestione delle aspettative. I pazienti sono meno propensi a intentare una causa se comprendono le potenziali complicazioni e ritengono che il medico sia trasparente.
-
Comunicazione immediata degli errori. La divulgazione aperta, onesta e tempestiva di eventi avversi ed errori può aiutare a gestire la situazione e spesso evita le controversie.
-
Continuità delle cure. Costruire la fiducia nel tempo aiuta a ridurre al minimo le incomprensioni.
Studi condotti su medici di base e chirurghi dimostrano che quelli che non hanno una storia di richieste di risarcimento hanno trascorso più tempo con i pazienti e hanno utilizzato una comunicazione più mirata. Inoltre, l'utilizzo di supporti visivi per aiutare i pazienti a comprendere i numeri del rischio può approfondire la collaborazione e migliorare la comprensione.
Conclusione
In sintesi, il miglioramento della comunicazione medico-paziente e della qualità delle cure richiede un approccio sistematico. Adottando modelli basati sull'evidenza come SEGUE e SPIKES, implementando il processo decisionale condiviso e integrando ausili visivi avanzati per il consenso informato, i medici possono trasformare positivamente l'esperienza del paziente.
Se desiderate integrare la visualizzazione 3D di alto livello nella vostra pratica clinica e nella comunicazione con i pazienti, contattate VOKA oggi stesso. Potete scegliere dalla nostra libreria di animazioni e modelli 3D già pronti, oppure collaborare con il team per creare contenuti unici su misura per le vostre esigenze.
FAQ
1. Quali sono i principali esempi di comunicazione medico-paziente per i medici in formazione?
I medici in formazione dovrebbero concentrarsi sul quadro SEGUE per la raccolta strutturata dell'anamnesi e sulla tecnica AIDET per creare un rapporto immediato durante i giri in ospedale. Inoltre, dovrebbero considerare le pratiche di comunicazione universale, come l'ascolto empatico e strutturato.
2. Qual è l'impatto dell'economia sanitaria moderna sul tempo della comunicazione nel 2026?
Nel 2026, l'economia sanitaria assiste a un cambiamento, utilizzando l'IA agenziale per automatizzare la documentazione. Ora i medici sono in grado di reinvestire quasi 20 % della loro giornata lavorativa nel dialogo diretto con i pazienti. Questa transizione verso un'assistenza basata sul valore rende la comunicazione chiara e visiva una necessità finanziaria per migliorare i risultati e ridurre le riammissioni.
3. Perché una comunicazione efficace tra medico e paziente è essenziale per ridurre il rischio di malasanità?
Una comunicazione efficace tra medico e paziente crea fiducia e aspettative chiare, riducendo la probabilità di controversie legali. I pazienti sono meno propensi a citare in giudizio i medici che ritengono siano stati onesti, empatici ed esaurienti nelle loro spiegazioni.
4. Come possono gli operatori sanitari migliorare la comunicazione in contesti interculturali?
Praticando l'umiltà culturale, ricorrendo a interpreti medici professionisti e utilizzando modelli visivi in 3D che superano le barriere linguistiche per spiegare i concetti anatomici.
5. Quali sono gli ostacoli comuni a una comunicazione efficace tra medico e paziente nel 2026?
Le barriere principali includono l'elevato burnout dei medici, la "barriera dello schermo" digitale dei sistemi EHR, la scarsa alfabetizzazione sanitaria dei pazienti e la crescente complessità dei piani di trattamento.
Indice
Grazie per il tuo commento!
Il tuo commento è stato sottoposto a moderazione e sarà pubblicato a breve. Ti invieremo un'e-mail quando sarà pubblicato.