
Коммуникация врача и пациента: доказательные подходы и профессиональные стандарты

Оглавление
Коммуникация между врачом и пациентом напрямую влияет на то, насколько хорошо пациент понимает свое состояние, соблюдает лечение и восстанавливается. Поэтому современным врачам необходимы не только медицинские знания, но и развитые навыки общения.
Этот гид выходит за рамки базовой эмпатии и рассматривает протоколы и подходы, основанные на доказательной медицине. Мы также обсудим интеграцию инструментов 3D-визуализации, таких как VOKA, для стандартизации обучения пациентов, снижения когнитивной нагрузки и минимизации профессиональных рисков.
Совместное принятие решений как критерий качества
Раньше преобладала модель "медицинского патернализма", когда все решения принимал только врач. Сегодня все большее внимание уделяется совместному принятию решений — признанному золотому стандарту качественной медицины. Врачи и пациенты вместе определяют обследования, лечение и планы ухода на основе доказательной медицины, что позволяет учитывать как медицинские риски и прогнозы, так и личные предпочтения и ценности пациента.
Для эффективного совместного принятия решений стандартная информация должна быть собрана и структурирована по категориям: обязательная, необходимая, и дополнительная информация. Эти данные затем предоставляются пациенту и другим медицинским работникам, участвующим в его лечении.
-
Обязательная (данные необходимо обязательно зафиксировать): дата и место, пациент и ответственный специалист, перечень проблем, точка совместного принятия решения и ее текущий статус, варианты действий, а также риски и преимущества.
-
Необходимая (если она существует, информация должна быть включена/записана): способ консультации (например, очно), согласие на запись, другие присутствовавшие специалисты (и сопровождающие пациента лица), а также участники, принимавшие решение.
-
Дополнительная (индивидуальный выбор, включать или записывать информацию): предварительная информация для обсуждения, действия после обсуждения.
Недавний обзор 14 исследований по совместному принятию решений в Южной Корее показал, что данный подход повышает удовлетворенность пациентов (в 10 из 14 исследований), снижает конфликт при принятии решений (8 исследований) и улучшает уровень знаний пациентов (9 исследований).
При наблюдении за пациентами в стационаре распространенные модели поведения совместного принятия решений включали объяснение вопросов и использование языка, подходящего для понимания пациента. Реже встречались попытки проверить понимание или выявить потенциальные барьеры.
Основные преимущества использования данной модели заключаются в следующем:
-
Соблюдение терапевтических рекомендаций. Пациенты, которые удовлетворены и вовлечены в процесс принятия решений, с большей вероятностью будут следовать назначенному лечению.
-
Уменьшение конфликта при принятии решений. Этот процесс помогает свести к минимуму внутреннюю борьбу или неуверенность, которые испытывают пациенты при выборе между несколькими вариантами лечения.
-
Расширение знаний. Участие в совместном принятии решений повышает понимание пациентом своей клинической проблемы, а также рисков и преимуществ различных вариантов.
Доказательные модели коммуникации для современных клиницистов
Чтобы обеспечить структурированный подход к клинической встрече, было разработано несколько проверенных моделей. Эти модели служат руководством по общению между врачом и пациентом, гарантируя, что во время беседы не будет упущена важная информация. Поэтому внедрение этих моделей является ключевым компонентом эффективного общения с пациентами в здравоохранении, поскольку они обеспечивают стандарт безопасности и четкости.
Система структурированных бесед SEGUE
Система SEGUE используется для облегчения общения между пациентом и врачом, разбивая встречу на пять отдельных фаз:
1
S - Задать контекст.
Поприветствуйте пациента, выясните причину визита и оцените его мнение.
2
E - Опросить пациента.
Используйте открытые вопросы, чтобы понять историю пациента.
3
G - Дать информацию.
Объясните диагноз и варианты лечения доступным языком.
4
U - Понять точку зрения пациента.
Убедитесь в понимании и устраните эмоциональные проблемы.
5
E - Завершить встречу.
Подведите итоги плана и подтвердите следующие шаги.
У системы SEGUE есть несколько сильных сторон. Во-первых, это долговечность подхода, который успешно используется уже почти 30 лет. SEGUE выжила, потому что в ней заложены универсальные основы медицинской встречи. К другим достоинствам относятся:
-
Последовательность. Это означает, что все пять этапов и их элементы гармонично сочетаются для измерения одного единственного понятия - коммуникативной компетентности.
-
Надежная межэкспертная согласованность. Это показатель того, насколько разные "оценщики" (люди, наблюдающие и оценивающие работу врачей) сходятся во мнениях. Высокая межэкспертная согласованность означает, что используемая методика объективна. Она исключает личные предвзятости оценщика, поскольку пункты контрольного списка сформулированы четко.
-
Простота использования. SEGUE разработан как простой, двоичный контрольный список, поэтому его легко запомнить и вспомнить во время быстрого 15-минутного приема пациента.
Однако у системы SEGUE есть и существенный недостаток. Несколько эмпирических исследований показали, что инструменты, использующие шкалы с бинарными ответами (да/нет), такие как SEGUE, могут неточно измерять различия в навыках проведения медицинских интервью.
AIDET для опыта пациентов
AIDET — это структура коммуникации, используемая в здравоохранении для улучшения опыта пациентов, снижения их тревожности и повышения приверженности лечению через структурированные взаимодействия. Аббревиатура расшифровывается как Acknowledge (Приветствие), Introduce (Представление), Duration (Продолжительность), Explanation (Объяснение) и Thank You (Благодарность), где каждая стадия соответствует определенной фазе общения с конкретными действиями.
1
A - Приветствие.
Приветствуйте пациентов по имени, устанавливайте зрительный контакт и обращайте внимание на присутствующих в комнате членов семьи.
2
I - Представление.
Укажите свое имя, специальность и роль в оказании помощи.
3
D - Продолжительность.
Предоставление примерных сроков проведения тестов или времени ожидания, чтобы оправдать ожидания.
4
E - Объяснение.
Опишите, что будет происходить, почему это происходит, и ответьте на любые вопросы, чтобы убедиться в их понимании.
5
Т - Благодарность.
Выразите благодарность за сотрудничество, терпение и за то, что они выбрали именно ваше заведение.

Несмотря на свою простоту, эта система по-прежнему широко используется медицинскими работниками, особенно младшими специалистами. Эти пять простых шагов полезны с нескольких точек зрения:
-
Повышение удовлетворенности пациентов. По данным специального отчета, одна из детских клиник зафиксировала рост показателя Net Promoter Score на 2,6%, достигнув 83,3% после внедрения AIDET.
-
Расширение сестринской практики. Исследование, проведенное среди медсестер скорой помощи, показало, что AIDET снижает тревожность, усиливает эмпатию и уменьшает количество жалоб благодаря четкой информации и согласованности действий команды.
-
Уверенность студентов. Студенты-медсестры отметили, что благодаря AIDET улучшилось внимательное отношение к пациентам, установилось взаимопонимание и снизилась тревожность. Краткосрочные оценки показали, что 96,6% пациентов оценили его по достоинству.
Протокол SPIKES для сложных клинических сценариев
Протокол SPIKES - это шестиступенчатая схема передачи плохих новостей в клинических учреждениях, в частности в онкологии, обеспечивающая эмпатичное и структурированное общение. Разработанный в 2000 году, он помогает врачам собирать информацию о пациенте, делиться информацией, предлагать поддержку и планировать совместную работу.
Когда вы сообщаете плохие новости или обсуждаете жизненно важные диагнозы, протокол SPIKES обеспечивает структурированный путь к сопереживанию:
1
S - Подготовка к интервью.
Подразумевает обеспечение конфиденциальности и привлечение членов семьи.
2
P - Восприятие.
Оценка того, что пациент уже знает.
3
I - Приглашение.
Спросите, какой объем информации хочет получить пациент.
4
К - Знание.
Давать информацию небольшими фрагментами, избегая профессиональной терминологии.
5
Э - Эмоции.
Относитесь к эмоциональной реакции пациента с сочувствием.
6
S - Стратегия и резюме.
Наметьте четкий план на будущее.
Обученные клиницисты отмечают более высокую уверенность в передаче плохих новостей. Обзор показал стабильный рост эффективности (например, по оценкам независимых экспертов или обратной связи SP), однако ни одно исследование не оценивало результаты для системы здравоохранения или пациентов, такие как удовлетворенность или снижение тревожности, что выявляет пробелы в исследованиях. Цитируемость работы превышает 88 раз, и ее выводы соответствуют предпочтениям пациентов получать информацию напрямую и честно.
Лучшие универсальные практики для эффективного общения врача с пациентом
Методики дают структуру, но успешность клинической встречи по-прежнему зависит от коммуникации, ориентированной на человека. В 2026 году, несмотря на все технологические возможности, "человеческий фактор" важен как никогда, а умение ясно объяснять сложную информацию является ключевым для качественной помощи. В этом разделе мы рассмотрим практические способы достичь этого.
Использование визуальных инструментов для улучшения коммуникации
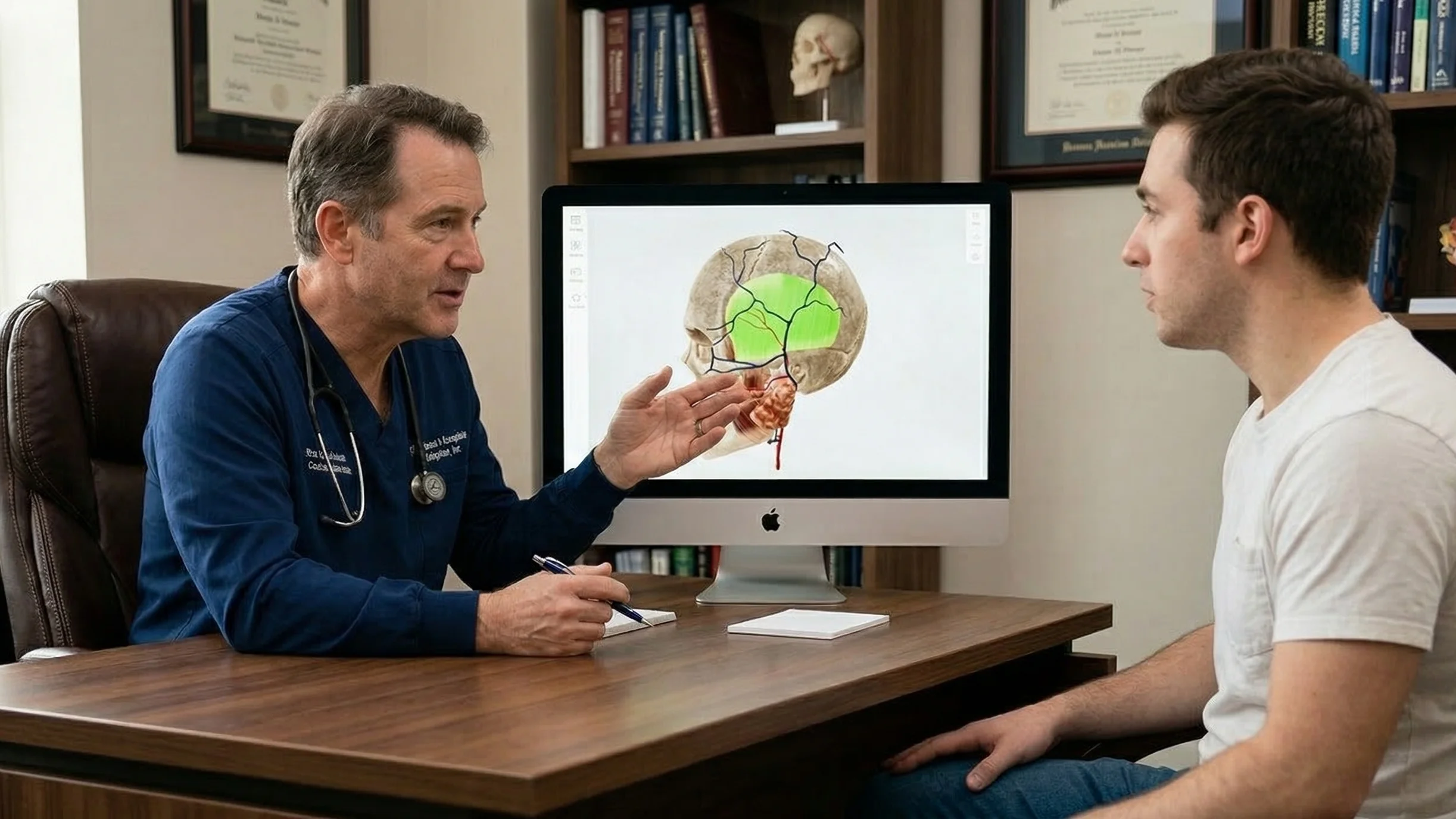
Основным препятствием в коммуникации между врачом и пациентом является сложность медицинской информации. В стрессовой клинической ситуации пациентам гораздо труднее воспринимать устную информацию. Часто они сразу же забывают 40–80% услышанного. Более того, часть пациентов может вовсе не понять информацию из-за низкого уровня здоровья или ограниченной медицинской грамотности.
Одним из наиболее эффективных способов решения этой проблемы является использование 3D-визуализации, которая помогает снизить когнитивную нагрузку и стандартизировать обучение пациентов.
Качественный 3D-контент может помочь в нескольких направлениях:
-
Обход "вербального разрыва". 3D-визуализации помогают пациентам понять анатомию и процедуры без чрезмерных умственных усилий. Вместо того чтобы пытаться представить орган или операцию по устным описаниям, пациенты видят четкую, точную модель или видео.
-
Преодоление низкой медицинской грамотности. Профессиональный медицинский жаргон может быть пугающим. Однако, когда врач использует 3D-модель (например, показывает сердце с видимой закупоркой), это помогает пациентам лучше понять проблему, даже без предварительных медицинских знаний.
-
Совершенствование межкультурной коммуникации. Языковые и культурные различия могут затруднять понимание медицинских объяснений. 3D-визуальные средства устраняют этот разрыв, представляя информацию в наглядном формате. Клиницисты могут напрямую показать состояние, процедуры или эффект лечения, что делает общение более доступным для пациентов из разных языковых и культурных групп.
-
Улучшение удержания и соблюдения требований. Когда пациент действительно видит механизм заболевания или лечения, информация с большей вероятностью будет сохранена. Такая ясность часто приводит к более строгому соблюдению инструкций по уходу после приема.
На практике интеграция 3D в клинические рабочие процессы не требует сложных изменений. Клиницисты могут полагаться на такие доступные инструменты, как 3D-моделей анатомии, и медицинскае анимации.
Во время консультаций врачи могут использовать такие атласы 3D-анатомии, как VOKA 3D Anatomy & Pathology, содержит библиотеку высокоточных моделей и интерактивных инструментов. Вращая, масштабируя и выделяя структуры, врачи наглядно демонстрируют состояние пациента и делают объяснения гораздо более понятными.
Короткие 3D-анимации также улучшают качество консультаций, показывая пациентам динамические процессы, например, хирургическую процедуру или механизм действия назначенного лекарства. Визуализация таких концепций снижает тревожность и позволяет пациентам лучше понять риски и ожидаемые результаты.
Важнейшие навыки: сопереживание, проверка и темп.
В 2026 году общение врача с пациентом будет определяться интеграцией эмпатического взаимодействия, надежных процессов проверки (как клинических, так и цифровых) и намеренного темпа для управления высокотехнологичной средой оказания медицинской помощи. По мере того как здравоохранение переходит от энтузиазма к подотчетности ИИ, эти навыки, ориентированные на человека, считаются критически важными для укрепления доверия, снижения выгорания и улучшения клинических результатов.
Эмпатия как ключевой момент здравоохранения
Эмпатия превратилась из мягкого навыка в основную клиническую компетенцию, необходимую для создания доверия и удовлетворенности пациентов. Профессиональная эмпатия включает в себя:
-
Эмоциональное подтверждение. Врачи должны активно распознавать, вербализировать и подтверждать эмоции пациентов, даже при использовании средств телемедицины.
-
Нарративная компетентность. Использование практики "активного слушания" с помощью методов молчаливого слушания, зеркального отражения и эха помогает подтвердить опасения пациента.
-
Персонализация. Эмпатия означает адаптацию коммуникации к культурному и эмоциональному контексту при поддержке инициатив, способствующих инклюзивности.
Верификация: точность клинических данных и понимание пациента
Верификация - это ключ к обеспечению безопасного лечения в различных терапевтических областях, и она подразумевает несколько признаков:
-
"Метод обратного обучения". Клиницисты должны убедиться, что пациенты понимают их объяснения. Они могут сделать это, попросив пациентов повторить информацию своими словами, чтобы проверить ее понимание.
-
Проверка доступа к цифровым данным. Современные системы цифровой идентификации личности (eIDV) обеспечивают безопасность удаленного обслуживания за счет автоматизации процесса регистрации пациентов и использования многофакторной аутентификации. Они обеспечивают доступ к конфиденциальным медицинским данным только проверенным лицам, поэтому риск недобросовестных действий или человеческих ошибок сведен к минимуму.
-
Точная документация. Использование таких инструментов, как электронные медицинские карты (EHR), для проверки личности пациента, например, биометрических данных или фотографий, становится стандартной рекомендацией.
Темп: структурированное общение в напряженной клинической обстановке
Темп проведения консультаций имеет решающее значение для того, чтобы пациенты не были перегружены, особенно когда речь идет об удаленном и гибридном обслуживании. Правильный темп подразумевает следующее:
-
Стратегические паузы и молчание. Тишина и обдуманное, медленное общение дают пациентам время на обработку сложной информации и выражение собственных опасений.
-
Структурированные консультации (3E). Медицинских работников учат "просвещать" (упрощать информацию), "привлекать" (сотрудничать с пациентом, поскольку у них одна цель - безопасный уход) и "завершать" (обеспечивать безопасный переход домой).
-
Управление гибридными рабочими процессами. Модель обслуживания 2026 предполагает сочетание личных визитов и использования инструментов телездоровья. Она требует от практикующих врачей эффективного обмена информацией, обеспечивая своевременное получение пациентами обновлений через цифровые системы, но при этом не перегружая их.
"Виртуальный этикет": лучшие практики для специалистов по телемедицине
"Виртуальный этикет" (webside manner) — это телемедицинский аналог понятия "постельный этикет" (bedside manner), обозначающий способность клинициста эффективно общаться, проявлять эмпатию и выстраивать доверительные отношения с пациентами во время виртуальных приемов.
Ключевые компоненты такой практики включают:
-
Правильная визуальная коммуникация и язык тела. Поскольку обзор ограничен экраном, провайдеры должны прилагать сознательные усилия, чтобы показать свое участие, например, кивать, улыбаться и сидеть достаточно близко к камере, чтобы хорошо видеть мимику.
-
Активное слушание и сопереживание. Активное слушание необходимо для того, чтобы уловить вербальные сигналы, а сочувствие должно передаваться с помощью тона голоса и внимательного, ободряющего языка.
-
Установление присутствия. Для имитации зрительного контакта необходимо смотреть на камеру, а не на изображение пациента на экране.
-
Контекстуализация обстановки. Учет домашней обстановки пациента, обеспечение конфиденциальности для обеих сторон и ведение записей - все это крайне важно для поддержания взаимодействия.
Что делать и чего избегать для эффективной коммуникации
В следующей таблице представлены этикет общения врача с пациентом и лучшие практики:
Этические и правовые аспекты взаимодействия врача и пациента
Эффективная коммуникация служит главной защитой как здоровья пациента, так и профессиональной безопасности врача. В условиях современного нормативно-правового регулирования качество диалога часто является решающим фактором в вопросе о том, соответствует ли клиническая встреча установленным законом стандартам оказания медицинской помощи.
Информированное согласие и автономия пациента
Информированное согласие - это этический и правовой процесс, обеспечивающий понимание пациентами рисков, преимуществ и альтернатив лечения для принятия добровольных, самостоятельных решений о своем лечении.
Главным аспектом информированного согласия и самостоятельности пациента является поддержание эффективной коммуникации, что означает преодоление коммуникационных барьеров. Поэтому медицинские работники должны избегать профессионального медицинского жаргона, использовать упрощенные термины и выделять разумное количество времени для предотвращения недопонимания и когнитивной перегрузки пациентов.
Еще один метод - использование специализированных медицинских 3D-анимаций и видео-эксплейнеров. Такой контент упростит сложные медицинские понятия для пациентов и повысит их ясность и вовлеченность.
Защита от ошибок в практике с помощью терапевтического альянса
Снижение риска халатности с помощью терапевтического альянса предполагает создание прочных и сопереживающих отношений, чтобы снизить вероятность подачи пациентами исков даже при неблагоприятных исходах. Многочисленные исследования, представленные в Национальной медицинской библиотеке, показывают, что причиной исков о халатности часто является гнев пациента, чувство, что его игнорируют, или разрушенное доверие, а не только клиническая ошибка.
Для медицинского работника ключевыми действиями по снижению правового риска должны быть следующие:
-
Обеспечение информированного согласия. Тщательно информированное согласие предполагает четкое и честное обсуждение рисков.
-
Управление ожиданиями. Пациенты с меньшей вероятностью подадут иск, если они понимают возможные осложнения и считают, что врач прозрачен.
-
Немедленное раскрытие ошибок. Открытое, честное и быстрое раскрытие информации о неблагоприятных событиях и ошибках может помочь справиться с ситуацией и часто предотвращает судебные разбирательства.
-
Непрерывность ухода. Укрепление доверия со временем помогает свести к минимуму недоразумения.
Исследования врачей первичного звена и хирургов показали, что те, у кого не было истории претензий, проводили больше времени с пациентами и использовали более целенаправленную коммуникацию. Кроме того, использование наглядных пособий, помогающих пациентам понять цифры риска, может углубить партнерство и улучшить понимание.
Заключение
Подводя итог, для улучшения коммуникации между врачом и пациентом и повышения качества медицинской помощи необходим системный подход. Применяя доказательные модели, такие как SEGUE и SPIKES, внедряя совместное принятие решений и используя современные наглядные инструменты для информированного согласия, клиницисты могут существенно улучшить опыт пациентов и сделать его более качественным и безопасным.
Если вы хотите внедрить высококачественную 3D-визуализацию в клиническую практику и процесс общения с пациентами, свяжитесь с VOKA уже сегодня. Вы можете выбрать готовые 3D-анимации и модели из нашей библиотеки или сотрудничать с командой для создания уникального контента, полностью адаптированного под ваши задачи.
FAQ
1. Какие основные примеры коммуникации между врачом и пациентом актуальны для молодых специалистов?
Молодые специалисты должны сосредоточиться на системе SEGUE для структурированного сбора анамнеза и технике AIDET для установления непосредственного контакта во время обхода больниц. Кроме того, им следует рассмотреть универсальные коммуникативные практики, такие как эмпатическое и структурированное слушание.
2. Как современная экономика здравоохранения влияет на время общения в 2026 году?
В 2026 году в экономике здравоохранения произойдут изменения, и для автоматизации документооборота будет использоваться агентный искусственный интеллект. Теперь врачи могут реинвестировать почти 20% своего рабочего дня в прямой диалог с пациентами. Переход к ценностно-ориентированному уходу делает четкую, наглядную коммуникацию финансовой необходимостью для улучшения результатов и снижения количества реадмиссии.
3. Почему эффективное общение врача с пациентом необходимо для снижения риска недобросовестной практики?
Эффективное общение врача с пациентом создает доверие и четкие ожидания, снижая вероятность судебных разбирательств. Пациенты реже подают в суд на врачей, которые, по их мнению, были честны, сочувственны и тщательно все объясняли.
4. Как медицинские работники могут улучшить коммуникацию в межкультурной среде?
Путем практики культурной скромности, использования профессиональных медицинских переводчиков и применения визуальных 3D-моделей, которые обходят языковые барьеры для объяснения анатомических понятий.
5. Каковы общие барьеры для эффективной коммуникации между врачом и пациентом в 2026 году?
Среди основных препятствий - высокая степень выгорания врачей, цифровой "экранный барьер" систем EHR, низкий уровень медицинской грамотности пациентов и растущая сложность планов лечения.
Оглавление
Спасибо за ваш комментарий!
Ваш комментарий отправлен на модерацию и скоро будет опубликован. Мы пришлем вам электронное письмо, как только он будет опубликован.