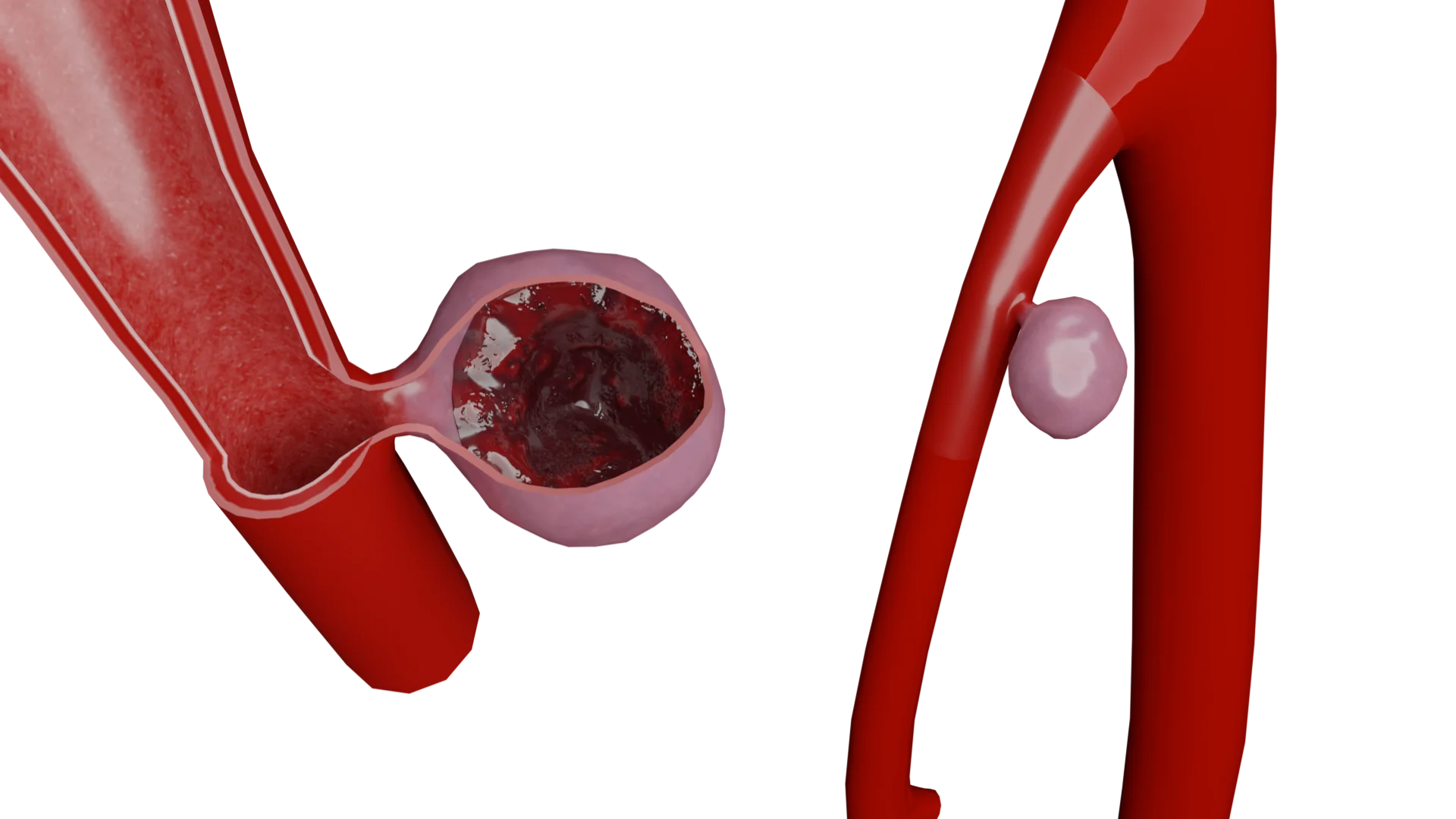
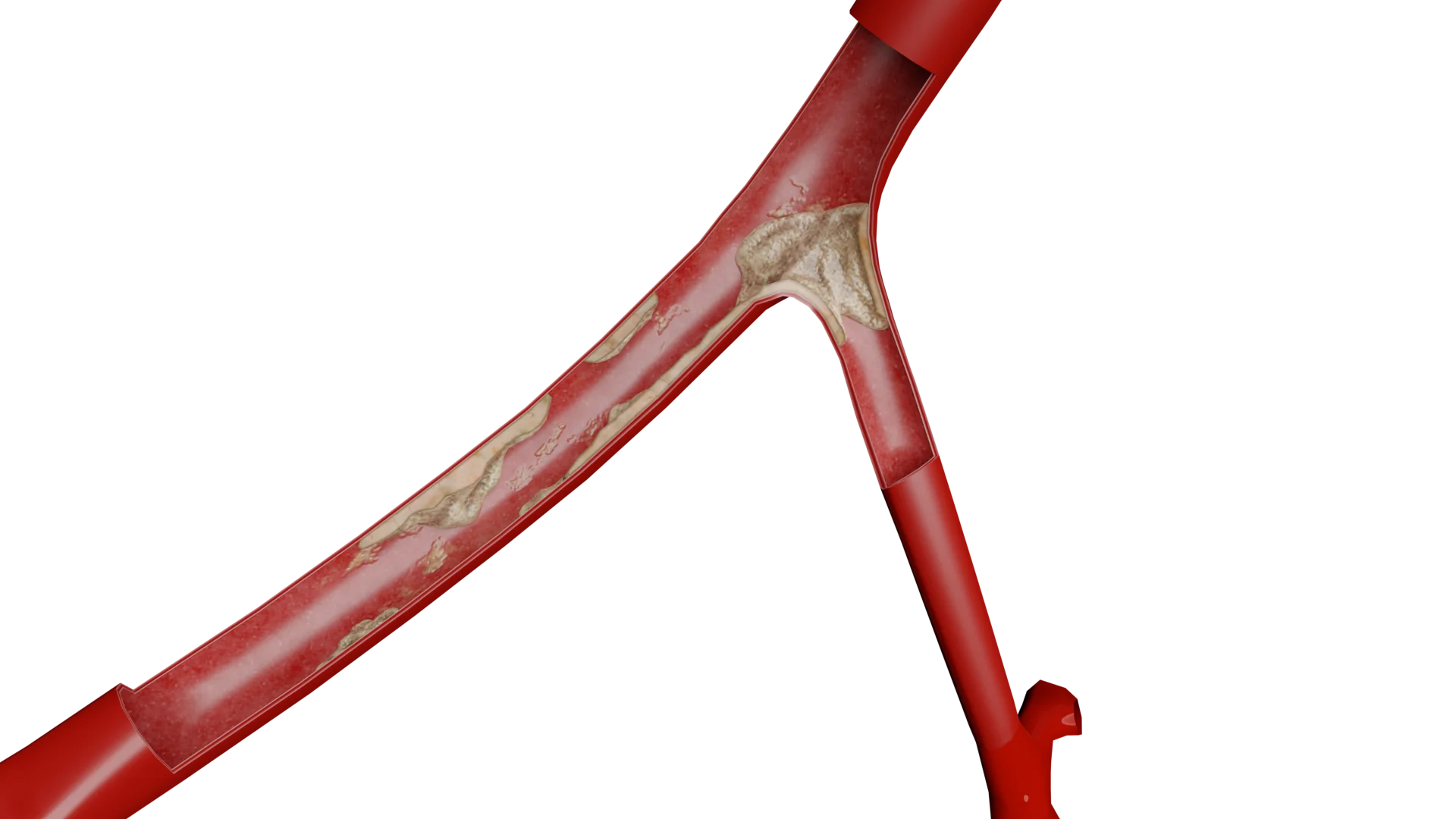
Атеросклероз сонных артерий
Оглавление
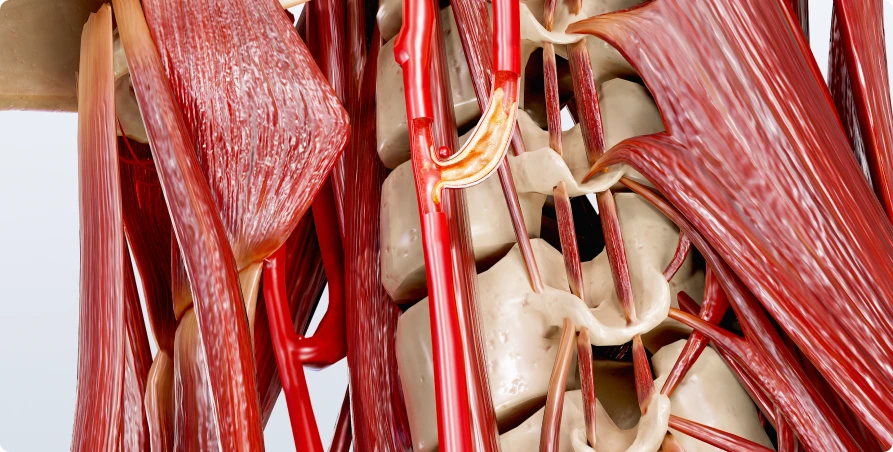
Эпидемиология атеросклероза сонных артерий
Атеросклероз сонных артерий - это заболевание, которое является одной из основных причин инсультов во всем мире. Распространенность каротидного атеросклероза значительно варьирует в зависимости от географического положения, образа жизни и этнической принадлежности населения.
Географические различия
Северная Америка и Европа демонстрируют высокую распространенность каротидного атеросклероза. Исследования показывают, что до 10% пожилого населения в этих регионах страдает от этого заболевания. Это может быть связано с высоким уровнем сопутствующих заболеваний, таких как гипертония и диабет, а также с высоким уровнем жизни, который часто сопровождается меньшей физической активностью и нездоровым питанием.
Азиатские страны также сталкиваются с ростом случаев атеросклероза сонных артерий, что коррелирует с урбанизацией и изменениями в образе жизни. В Японии и Китае, например, быстрое промышленное развитие и изменение диеты на более западный манер привели к увеличению числа случаев атеросклероза.
Страны с низким и средним уровнем дохода часто демонстрируют меньшую распространенность атеросклероза сонных артерий, что может быть связано с молодым возрастом населения и более высокой физической активностью. Однако в этих регионах наблюдается тенденция к увеличению случаев в связи с урбанизацией и ухудшением питания.
Факторы, влияющие на распространенность
Степень урбанизации и изменения в образе жизни населения.
Доступность и качество медицинского обслуживания, которые влияют на возможность раннего обнаружения и лечения заболеваний, провоцирующих атеросклероз.
Национальные программы по борьбе с курением, уровень образования и экономического развития, которые напрямую влияют на здоровье населения.
Таким образом, атеросклероз сонных артерий является многофакторным заболеванием, зависящим от множества социально-экономических и культурных факторов, которые необходимо учитывать при разработке мер профилактики и лечения на национальном и международном уровнях.
Этиология атеросклероза
Основными факторами риска развития атеросклероза являются гипертония, диабет, курение, гиперлипидемия и семейная предрасположенность. Каждый из этих факторов способствует повреждению эндотелия сосудов, что инициирует формирование атеросклеротических бляшек. Также значительную роль играют возраст и пол, с возрастом риск увеличивается, мужчины более подвержены этому заболеванию.
Патофизиология атеросклероза
Атеросклероз является хроническим заболеванием артерий, характеризующимся нарушением липидного и белкового обмена, воспалением и последующим формированием атеросклеротических бляшек, которые могут привести к стенозу и окклюзии сосудов. Развитие атеросклероза можно разделить на несколько ключевых этапов:
Эндотелиальная дисфункция: Первичное событие в развитии атеросклероза — повреждение эндотелия, внутреннего слоя артериальной стенки. Эндотелиальная дисфункция может быть вызвана множеством факторов, включая гипертонию, курение, гипергликемию и окислительный стресс. Поврежденный эндотелий теряет свою барьерную функцию, что увеличивает проницаемость для липопротеинов низкой плотности (ЛПНП).
Окисление ЛПНП: Под влиянием окислительных процессов ЛПНП преобразуются в окисленные ЛПНП (ox-LDL), которые имеют прямую цитотоксичность и способствуют прогрессированию атерогенеза. Эти модифицированные липопротеины активируют эндотелий и привлекают моноциты.
Воспаление и образование пенных клеток: Моноциты, проникшие в артериальную стенку, дифференцируются в макрофаги, которые захватывают окисленные ЛПНП и превращаются в пенные клетки. Накопление пенных клеток приводит к формированию жирового пятна, являющейся ранним морфологическим проявлением атеросклероза.
Пролиферация гладкомышечных клеток и формирование фиброзной капсулы: В ответ на воспаление и повреждение сосудистой стенки гладкомышечные клетки мигрируют из средней оболочки в интиму, где они пролиферируют и продуцируют коллаген и другие экстрацеллюлярные матричные компоненты. Это приводит к утолщению интимы и образованию фиброзной капсулы атеросклеротической бляшки.
Осложнения атеросклеротической бляшки: С течением времени атеросклеротическая бляшка может стать нестабильной и разорваться, что приводит к формированию тромба и острой окклюзии сосуда. Это может вызвать острые клинические проявления, такие как острое нарушение мозгового кровообращения.
Клинические проявления
На ранних стадиях атеросклероз сонных артерий может протекать бессимптомно. При прогрессировании заболевания и развитии значимого стеноза возникают транзиторные ишемические атаки или ишемический инсульт. Симптомы включают внезапное онемение или слабость лица, руки или ноги, особенно с одной стороны тела, затруднение речи, зрения или координации.
Диагностика
Диагностика атеросклероза сонных артерий включает ряд инструментальных и лабораторных методов, которые помогают не только обнаружить наличие бляшек, но и оценить степень сосудистого поражения и риск осложнений.
Инструментальные методы диагностики
Ультразвуковое исследование с допплерографией:
Показания: Подозрение на атеросклероз сонных артерий, наличие симптомов транзиторной ишемической атаки или инсульта, а также наличие факторов риска (гипертония, диабет, гиперлипидемия).
Признаки: Наличие атеросклеротических бляшек, сужение просвета артерии, изменение скорости кровотока на участке стеноза.
Магнитно-резонансная ангиография:
Показания: Необходимость в высокоточной визуализации артерий для оценки степени стеноза и анатомии сосудистого русла, особенно в сложных или сомнительных случаях.
Признаки: Изображения могут показать точную структуру бляшки, степень и распределение стеноза.
Компьютерная томография (КТ-ангиография):
Показания: Подозрение на наличие кальцифицированных бляшек, необходимость в оценке возможности хирургического вмешательства.
Признаки: КТ способна оценивать кальцинаты в составе бляшек, точно оценивать степень стеноза.
Лабораторные методы диагностики
Липидный профиль:
Показатели: Общий холестерин, ЛПВП, ЛПНП и триглицериды.
Высокий уровень ЛПНП и низкий уровень ЛПВП увеличивают риск развития атеросклероза. Высокие триглицериды также ассоциированы с повышенным риском.
Маркеры воспаления (С-реактивный белок):
Оценка степени системного воспаления, которое может способствовать прогрессированию атеросклероза. Повышенный СРБ связан с увеличением риска кардиоваскулярных событий.
Гомоцистеин:
Исследование уровня гомоцистеина в крови, особенно при наличии семейного анамнеза раннего атеросклероза или тромбозов. Высокий уровень гомоцистеина может способствовать эндотелиальной дисфункции и повышать риск атеросклероза.
Эти методы диагностики позволяют не только точно определить наличие атеросклероза сонных артерий, но и оценить риск развития серьезных осложнений, таких как инсульт, что является ключевым для определения тактики лечения и профилактики заболевания.
Лечение атеросклероза сонных артерий
Понимание механизмов развития атеросклероза является ключом к разработке целенаправленных терапевтических стратегий. Важно отметить, что хотя некоторые факторы, такие как генетическая предрасположенность, не подлежат изменению, многие аспекты этиологии атеросклероза могут быть контролируемыми через изменения образа жизни и медикаментозное вмешательство.
Лечение начинается с коррекции образа жизни и медикаментозной терапии, включающей статины, антиагреганты и антигипертензивные препараты. При значительном стенозе или симптоматическом течении заболевания применяются интервенционные методы, такие как каротидная ангиопластика и стентирование. В более тяжелых случаях может потребоваться каротидная эндартерэктомия.
Каротидная ангиопластика и стентирование
Поэтапный процесс стентирования сонных артерий
Как выполняется: Процедура включает введение катетера через бедренную или радиальную артерию до места стеноза сонной артерии. Затем через катетер вводится баллон, который надувается для расширения суженного участка артерии, после чего на этом месте устанавливается стент для поддержания просвета артерии.
Показания: Симптомный стеноз сонной артерии ≥ 50%, если хирургические риски повышены или есть анатомические осложнения. Асимптоматический стеноз ≥ 60-70%, при высоком риске хирургических осложнений или ограниченном доступе к артерии.
Противопоказания: Выраженные кальцификации стенки артерии, острые инфекционные заболевания, плохая свертываемость крови.
Результаты: Эффективность сравнима с хирургическим вмешательством при снижении риска инсульта, однако существует риск рестеноза в долгосрочной перспективе.
Прямая эндоваскулярная гибридная операция
Как выполняется: Комбинация открытой хирургической операции и стентирования. Сначала хирург осуществляет прямой доступ к сонной артерии, а затем врач-эндоваскулярный хирург проводит стентирование.
Показания: Тяжелый стеноз или окклюзия сонных артерий, особенно если сопровождается стенозом других крупных сосудов головы и шеи. Пациенты, у которых традиционное стентирование или хирургия нецелесообразны из-за высокого риска или анатомических особенностей.
Противопоказания: Аналогичны противопоказаниям для стандартного стентирования.
Результаты: Позволяет более точно контролировать процесс восстановления сосудистого просвета, уменьшает риск осложнений.
Стандартная каротидная эндартерэктомия
Как выполняется: Хирург делает разрез на шее в области пораженной сонной артерии, вскрывает артерию и удаляет атеросклеротическую бляшку вместе с внутренней оболочкой артерии. После удаления бляшки артерия зашивается.
Показания: Симптомный стеноз ≥ 50% по критериям NASCET или ≥ 70% по критериям ECST. Асимптомный стеноз ≥ 60% при ожидаемой продолжительности жизни более 5 лет и низком операционном риске.
Противопоказания: Отсутствие выраженной симптоматики при небольшом стенозе, тяжелые сопутствующие заболевания.
Результаты: Снижение риска инсульта на 50% и более по сравнению с медикаментозным лечением.
Эверсионная каротидная эндартерэктомия
Как выполняется: Может быть методом выбора или когда стандартная каротидная эндартерэктомия затруднена из-за анатомических особенностей или когда нужно минимизировать травму тканей. В эверсионной технике хирург «выворачивает» внутреннюю оболочку артерии, начиная с места разветвления. Это позволяет удалить атеросклеротическую бляшку вместе с внутренней оболочкой артерии целиком, минимизируя травматизацию и необходимость дополнительного протезирования сосуда.
Показания и противопоказания: Аналогичны стандартной каротидной эндартерэктомии, но предпочтительна при высоком риске традиционной операции из-за анатомических или физиологических особенностей.
Результаты: Позволяет достичь схожих с классической операцией результатов, снижая при этом риск операционных осложнений и ускоряя восстановление пациента.
Общие противопоказания
Абсолютные противопоказания: Текущий или недавний инсульт с массивным неврологическим дефицитом. Нестабильные медицинские состояния, такие как острая сердечная недостаточность или неконтролируемая гипертензия.
Относительные противопоказания: Серьезные сопутствующие заболевания, которые значительно сокращают ожидаемую продолжительность жизни. Диффузные заболевания сосудов, которые затрудняют хирургический доступ или увеличивают риск процедурных осложнений.
Для более подробного изучения показаний и противопоказаний по данному заболеванию с целью уменьшения риска ишемических событий и оптимизации клинических исходов для пациентов с атеросклерозом сонных артерий рекомендуем обратиться к рекомендациям признанных в международной медицинской среде организаций. Например, к ним относятся: American Heart Association и European Society for Vascular Surgery.
Внешние источники
Каталог VOKA.
https://catalog.voka.io/ru/
- Thapar, A., Jenkins, I. H., Mehta, A., & Davies, A. H. (2013). Diagnosis and management of carotid atherosclerosis.
BMJ, 346, f1485. Doi: 10.1136/bmj.f1485
Goethem, J. V., Hatsukami, T., Rothwell, P., Brown, M. M., & Moody, A. R. (2021). Roadmap consensus on carotid artery plaque imaging and impact on therapy strategies and guidelines: An international, multispecialty, expert review and position statement.
American Journal of Neuroradiology, 42(9): 1566–1575. Doi: 10.3174/ajnr.A6798
Naylor, A. R., Ricco, J.-B., de Borst, G. J., Debus, S., de Haro, J., Halliday, A., ... & ESVS Guideline Review Group. (2018). Editor's Choice—Management of atherosclerotic carotid and vertebral artery disease: 2017 clinical practice guidelines of the European Society for Vascular Surgery (ESVS).
European Journal of Vascular and Endovascular Surgery, 55(1), 3–81. Doi: 10.1016/j.ejvs.2017.06.021
Moore, K. J., Sheedy, F. J., & Fisher, E. A. (2013). Macrophages in atherosclerosis: A dynamic balance.
Nature Reviews Immunology, 13(10), 709–721.Doi: 10.1038/nri3520
Messas, E., Goudot, G. (2020). Management of carotid stenosis for primary and secondary prevention of stroke: state-of-the-art 2020: a critical review.
Eur Heart J Suppl. 22 (Suppl M): M35–M42. Doi: 10.1093/eurheartj/suaa162
Dossabhoy, S., Arya, S. (2021). Epidemiology of atherosclerotic carotid artery disease.
Seminars in Vascular Surgery. 34 (1), 3-9. Doi: 10.1053/j.semvascsurg.2021.02.013
Jebari-Benslaiman, S., Galicia-García, U. (2022). Pathophysiology of Atherosclerosis.
Int J Mol Sci. 23(6): 3346. Doi: 10.3390/ijms23063346
Müller, М., Lyrer, P. (2020). Carotid artery stenting versus endarterectomy for treatment of carotid artery stenosis.
Cochrane Database Syst Rev. 2020 (2): CD000515. Doi: 10.1002/14651858.CD000515.pub5
Saba, L., Yuan, C. (2018). Carotid Artery Wall Imaging: Perspective and Guidelines from the ASNR Vessel Wall Imaging Study Group and Expert Consensus Recommendations of the American Society of Neuroradiology.
AJNR Am J Neuroradiol. 39(2): E9–E31. Doi: 10.3174/ajnr.A5488
Спасибо за ваш комментарий!
Ваш комментарий отправлен на модерацию и скоро будет опубликован. Мы пришлем вам электронное письмо, как только он будет опубликован.