
Cómo mejorar el compromiso de los pacientes: mejores herramientas y prácticas para los profesionales sanitarios

Índice
Seamos sinceros, casi todas las organizaciones sanitarias intentan mejorar la participación de los pacientes. Pero muy pocas lo consiguen.
Durante una visita breve, a los médicos les resulta difícil conectar realmente con los pacientes. Especialmente con los que se muestran escépticos o ansiosos.
En este artículo le explicamos qué puede haber estado haciendo mal y qué herramientas pueden mantener a las personas más implicadas en su atención.
¿Qué es la participación del paciente y por qué es importante?
Lo primero es lo primero: definamos el término.
Implicar a los pacientes significa hacerles partícipes de las decisiones sobre su asistencia y motivarles para que actúen.
Va más allá de concertar citas o seguir recetas. El compromiso real se produce cuando las personas comprenden su enfermedad y se sienten seguras de sus decisiones sanitarias.
En la práctica, un paciente comprometido tiene este aspecto:
-
Hace preguntas en lugar de recibir pasivamente un plan de tratamiento.
-
Sigue las recomendaciones entre visitas.
-
Utiliza herramientas adicionales para realizar un seguimiento de los progresos o aprender más.
-
Permanece en contacto con un especialista.
¿Por qué fomentar la participación de los pacientes?
Para los profesionales sanitarios, los hospitales o las clínicas privadas, la respuesta es una mayor eficiencia operativa. Cuando las personas se implican en su atención, ayudan:
-
Reducir la carga administrativa utilizando herramientas y portales digitales.
-
Menores costes operativos reduciendo al mínimo las ausencias.
-
Ahorrar tiempo de consulta utilizando material educativo previo a la visita.
Para las empresas farmacéuticas que intentan superar retos de la industria farmacéutica, el valor está ligado a la adherencia al tratamiento y a la fidelidad a la marca. Un mayor compromiso ayuda:
-
Mejorar la recogida de datos sobre el comportamiento y la toma de decisiones de los pacientes.
-
Aumentar los ingresos reduciendo los abandonos terapéuticos.
-
Reforzar el conocimiento de la marca generando confianza y demostrando una atención continuada.
5 errores que acaban con el compromiso del paciente
Hablemos de los pequeños escollos que sabotean silenciosamente el compromiso antes incluso de que empiece.
Error #1: Sobrecarga de información
¿Ha estado alguna vez en una consulta en la que un médico suelta jerga médica y detalles complejos? Cuando los pacientes reciben demasiada información a la vez, se sienten más confusos que informados.
Error #2: Ignorar el contacto humano
El ambiente que se respira durante una visita es muy importante. Si un médico parece distante o frío, la gente quiere salir rápidamente de la consulta. Ninguna aplicación o portal de lujo puede arreglar la falta de empatía y la mala atención comunicación con el paciente.
Error #3: No integrar las herramientas digitales
Si no ofrece aplicaciones, portales o telesalud como parte de su servicio, se está quedando atrás. Los pacientes modernos esperan experiencias digitales para mantenerse informados y conectar con sus proveedores.
Error #4: Ceñirse a los efectos visuales de la vieja escuela
Algunos profesionales sanitarios siguen intentando explicar un diagnóstico con resonancias magnéticas que la mayoría de la gente no sabe leer. O simplemente reparten folletos genéricos. En ambos casos, los pacientes pierden la atención y se desentienden.
Error #5: Medir las cosas equivocadas
El seguimiento de los inicios de sesión o de las descargas de aplicaciones no es suficiente. Hay que centrarse en los resultados reales, como la adherencia al tratamiento, la participación en programas y la mejora de las opciones de salud.
Las mejores estrategias para aumentar el compromiso

¿Qué deben hacer los profesionales sanitarios en la práctica? Analicemos los enfoques que generan confianza y animan a la gente a seguir su tratamiento.
Toma de decisiones compartida
Los pacientes de hoy están mucho más informados que antes. Leen, comparan opciones y acuden a las citas con preguntas. Ya no quieren escuchar pasivamente las instrucciones del médico.
La toma de decisiones compartida refleja este cambio. Se trata de resolver las cosas juntos, centrándose en el estilo de vida de la persona y eligiendo el mejor camino individual.
De hecho, hay estudios que respaldan este planteamiento. Investigación en JAMA demuestra que la toma de decisiones compartida mejora la participación activa de los pacientes en las decisiones y aumenta la satisfacción.
Educación personalizada del paciente
La mayoría de los materiales educativos en sanidad siguen siendo demasiado genéricos. El mismo folleto, las mismas explicaciones para todos. Pero lo que funciona para una persona puede no funcionar para otra.
Para cambiar esta situación, los profesionales sanitarios deben aprender a adaptar la información al individuo. Para algunas personas, eso significa describir una enfermedad con analogías. Para otros, puede ser más fácil entender las cosas a través de una breve animación en 3D.
Cuando las personas entienden claramente y sienten que tienen el control, se sienten mucho más cómodas dar el consentimiento informado sobre el tratamiento posterior.
Comunicación proactiva y feedback
Comunicación médico-paciente no se detiene en la puerta de la clínica. Las organizaciones sanitarias pueden mantenerse en contacto con los clientes mediante actualizaciones periódicas y seguimientos a través de portales, SMS y correo electrónico.
Al mismo tiempo, los pacientes pueden compartir sus experiencias a través de encuestas o comentarios en la aplicación.
Para las clínicas, este feedback es oro: revela el impacto real de los esfuerzos de compromiso y otras posibles mejoras.
Gamificación
La sanidad es algo serio, nadie lo niega. Pero los elementos lúdicos tienen cabida cuando se trata de mantener a las personas comprometidas con su atención.
La gamificación puede adoptar diversas formas:
-
Seguimiento de los progresos en materia de salud.
-
Puntos e insignias por hitos del tratamiento.
-
Pequeñas recompensas (digitales o reales) por cumplir los planes de tratamiento.
Añadir estas funciones a las aplicaciones médicas ayuda a los usuarios a sentirse realizados y a adoptar comportamientos más saludables. Los estudios también lo confirman.
Según ensayos recientes, los usuarios de aplicaciones de salud gamificadas consiguieron aumentar la actividad diaria y seguir los planes de tratamiento con mayor constancia. Esto se tradujo en pequeñas pero significativas mejoras en los resultados de salud.
Experiencia de usuario (UX) fluida
Huelga decir que toda clínica moderna debería tener al menos un sitio web o una aplicación. Pero no basta con tenerlas. Las herramientas digitales deben ser fáciles de usar para el paciente: sencillas, intuitivas y visualmente claras.
Si los usuarios tienen dificultades para reservar una cita o consultar los resultados, la experiencia es mala.
Buena UX significa:
-
Navegación sencilla con menús y botones.
-
Capacidad de respuesta móvil y tiempos de carga rápidos.
-
Diseño claro: fuentes, colores y maquetación.
-
Formularios sencillos para la programación (sin campos innecesarios).
-
Información visual: confirmaciones, barras de progreso y mensajes de éxito.
Si ofrece una experiencia de usuario bien pensada, eliminará la frustración del usuario y facilitará la acción.
Lista de las principales herramientas digitales de participación del paciente en 2026

Ahora que hemos repasado las estrategias, es hora de examinar las herramientas digitales de participación del paciente que las aplican. Pero antes de entrar en detalles, echa un vistazo rápido.
Visualización médica 3D
Muchas personas comprenden mejor la información sanitaria cuando pueden verla. Por eso modelos anatómicos en 3D y vídeos educativos son de gran ayuda.
Durante una consulta, los médicos pueden utilizar atlas en 3D, como Anatomía y Patología VOKA 3D, para que los pacientes puedan hacer zoom, girar modelos de órganos y explorar los sistemas corporales en detalle.
En cuanto a los procesos dinámicos, los profesionales sanitarios pueden mostrar breves animaciones en tabletas o pantallas de televisión para hacer más memorables las explicaciones sobre diagnósticos o tratamientos.
Ambas soluciones visuales permiten a los médicos explicar las cosas más rápidamente y ayudan a los pacientes a seguirlas mejor.
Pros:
-
Mejorar los conocimientos sanitarios mediante el aprendizaje visual.
-
Hacer que las consultas sean más interactivas.
-
Genere confianza simplificando los diagnósticos y los procedimientos.
Contras:
-
Requieren equipamiento para una exposición adecuada.
-
Costes añadidos por licencias y configuración.
Explore el cuerpo humano en 3D con VOKA
Pruebe la aplicaciónPortales de pacientes
Estos portales proporcionan un acceso seguro a los historiales médicos y permiten a los usuarios gestionar su atención fuera de la clínica. Pueden consultar resultados de laboratorio, revisar medicamentos y acceder a material educativo.
Además, los pacientes pueden programar citas con recordatorios automáticos, enviar mensajes a sus proveedores sanitarios y gestionar tareas de facturación o seguros.
¿Principal ventaja para las clínicas? Menos complicaciones rutinarias. Esto significa menos llamadas, menos preguntas repetitivas y menos tareas manuales.
Pros:
-
Dar visibilidad y control sobre los datos sanitarios.
-
Mejorar la comunicación con los proveedores mediante mensajería segura.
-
Reduzca la carga de trabajo administrativo y ahorre tiempo al personal.
Contras:
-
Conllevan riesgos para la privacidad y la seguridad.
-
Aumentar los costes y crear problemas de integración con los sistemas de HCE.
Plataformas de telesalud
Las plataformas de telesalud permiten a los pacientes conectar con los médicos sin salir de casa. Estas herramientas son especialmente útiles para quienes viven lejos de las clínicas o tienen problemas de movilidad.
Los usuarios pueden participar en consultas seguras por vídeo o audio y recibir recetas digitales. Las salas de espera virtuales y la programación en línea mantienen organizadas las visitas, mientras que la integración con las HCE garantiza que los médicos tengan una visión completa.
Pros:
-
Ampliar el acceso a la asistencia de los pacientes remotos.
-
Reduzca las ausencias y haga que las visitas sean más cómodas.
-
Permita una supervisión continua sin desplazamientos en persona.
-
Ahorre costes a las organizaciones sanitarias y a los pacientes.
Contras:
-
Depende de la fiabilidad de Internet y de la disponibilidad de los dispositivos.
-
Correr riesgos de privacidad y seguridad en las consultas en línea.
-
Limitar la capacidad de realizar exámenes físicos.
Sistemas de monitorización remota de pacientes (RPM)
Cuando los médicos necesitan hacer un seguimiento continuo de los pacientes, las herramientas de RPM son esenciales. Sobre todo si hablamos de enfermedades crónicas, en las que los controles periódicos son realmente importantes.
Los dispositivos portátiles permiten medir la tensión arterial, la glucosa y la frecuencia cardiaca. A continuación, las herramientas de RPM envían automáticamente los datos a los profesionales sanitarios, que pueden detectar problemas a tiempo e intervenir si algo no va bien.
Los pacientes pueden hacer un seguimiento de sus propios datos con aplicaciones móviles, recibiendo alertas cuando aparecen algunas lecturas anómalas.
Pros:
-
Detecte los problemas a tiempo.
-
Mejorar la gestión de las enfermedades crónicas.
-
Reducir los reingresos hospitalarios y las visitas a urgencias.
Contras:
-
Requieren invertir en dispositivos especiales.
-
Plantear problemas de privacidad y seguridad de los datos.
-
Depende del cumplimiento del paciente.
Aplicaciones de salud móvil (mHealth)
Las aplicaciones móviles son una de las herramientas más populares para la participación de los pacientes en la atención sanitaria. Permiten a las personas controlar sus hábitos de salud 24 horas al día, 7 días a la semana, desde sus teléfonos.
Este tipo de aplicaciones incluyen desde aplicaciones de fitness, como rastreadores de pasos, hasta herramientas específicas para la diabetes o la salud mental. Muchas de ellas realizan un seguimiento de los síntomas y establecen recordatorios de medicación.
Para las clínicas y los profesionales sanitarios, las aplicaciones de sanidad móvil permiten un seguimiento más sistemático de los pacientes sin sobrecarga de trabajo.
Pros:
-
Proporcionar acceso en cualquier momento a asistencia sanitaria.
-
Ayudar a gestionar las condiciones y hacer un seguimiento de los progresos.
-
Fomente hábitos más saludables.
Contras:
-
La calidad y la fiabilidad varían.
-
Pierden compromiso si los pacientes dejan de utilizarlos.
-
Plantean retos de integración con los sistemas de HCE.
Chatbots y asistentes virtuales
Cuando los pacientes necesitan respuestas rápidas, los chatbots y los asistentes virtuales suelen ser el primer punto de contacto. Proporcionan ayuda instantánea sin tener que esperar una llamada o una cita.
¿Por qué integrar un chatbot en el sitio web o la aplicación de una clínica? Puede gestionar muchas solicitudes rutinarias de forma automática. Esto se traduce en menos llamadas, menos presión para el personal y respuestas más rápidas para los pacientes.
Con el tiempo, mejorará la eficacia operativa y se reducirán los costes. Además, su equipo podrá centrarse en casos más complejos en los que la interacción humana es realmente importante.
Pros:
-
Proporcione asistencia instantánea las 24 horas del día, los 7 días de la semana.
-
Reducir la carga de trabajo del personal sanitario.
-
Mejore la satisfacción de los pacientes con respuestas rápidas.
Contras:
-
Riesgo de dar respuestas inexactas.
-
Requiere actualizaciones continuas y formación en IA.
Ejemplos reales de participación de los pacientes

He aquí lo que están haciendo los equipos sanitarios para ayudar a los pacientes a asumir un papel activo en su salud.
Northwell Health: Charlas sobre el embarazo AI
Un hospital neoyorquino, Northwell Health, ha lanzado un chatbot sobre el embarazo basado en inteligencia artificial para ayudar a las mujeres embarazadas.
Envía mensajes semanales personalizados basados en la fase del embarazo de cada mujer y en los factores de riesgo declarados por ella misma. Así se detectan pequeños cambios que pueden indicar un problema.
El chatbot enlaza con el equipo asistencial de Northwell, de modo que si las respuestas de una mujer indican un problema grave, como preeclampsia, puede ser derivada rápidamente a atención presencial. En una prueba piloto con 1.632 participantes, 96% informó de su satisfacción con la experiencia.
¿Por qué funciona?
-
Personalización: mensajes adaptados a cada etapa.
-
Comunicación proactiva: controles y recordatorios periódicos.
-
Integración con los equipos asistenciales para una escalada rápida.
Access 360 de AstraZeneca: programa de apoyo al paciente farmacéutico
Acceso 360 de AstraZeneca es un programa de apoyo que simplifica el acceso a los medicamentos. Ofrece guías sobre cobertura de seguros, autorizaciones previas, coordinación de farmacias y gestión de reclamaciones.
El programa también pone a las personas en contacto con programas de ahorro en el copago y de asistencia independiente, para que los problemas económicos no se interpongan en el camino de la atención sanitaria.
Access 360 mantiene informados a los pacientes a lo largo de su tratamiento. Como resultado, se sienten más seguros a la hora de gestionar las terapias y seguir los regímenes prescritos.
¿Por qué funciona?
-
Mayor acceso a medicamentos y apoyo financiero.
-
Mayor confianza en la gestión de la terapia.
-
Mayor conexión con proveedores sanitarios y apoyo farmacéutico.
Atrium Health: hospital virtual durante COVID-19
Durante la pandemia de COVID-19, Atrium Health lanzó un “hospital virtual” para tratar a los pacientes a domicilio. Los médicos y enfermeros controlaban diariamente las constantes vitales, hacían revisiones virtuales y enviaban un médico al domicilio cuando era necesario.
El programa atendió a unos 13.000 pacientes, y sólo 3% necesitaron traslado u hospitalización.
La gente valoró la comodidad, el contacto continuo con los proveedores y la orientación oportuna sin tener que ir al hospital. Fue especialmente útil para las personas mayores, las comunidades rurales y las personas con enfermedades crónicas.
¿Por qué funciona?
-
Control remoto continuo con controles diarios.
-
Tensión reducida sobre los recursos físicos del hospital.
-
Mejora del acceso para las poblaciones vulnerables.
Cómo medir el compromiso de los pacientes: métricas y ROI
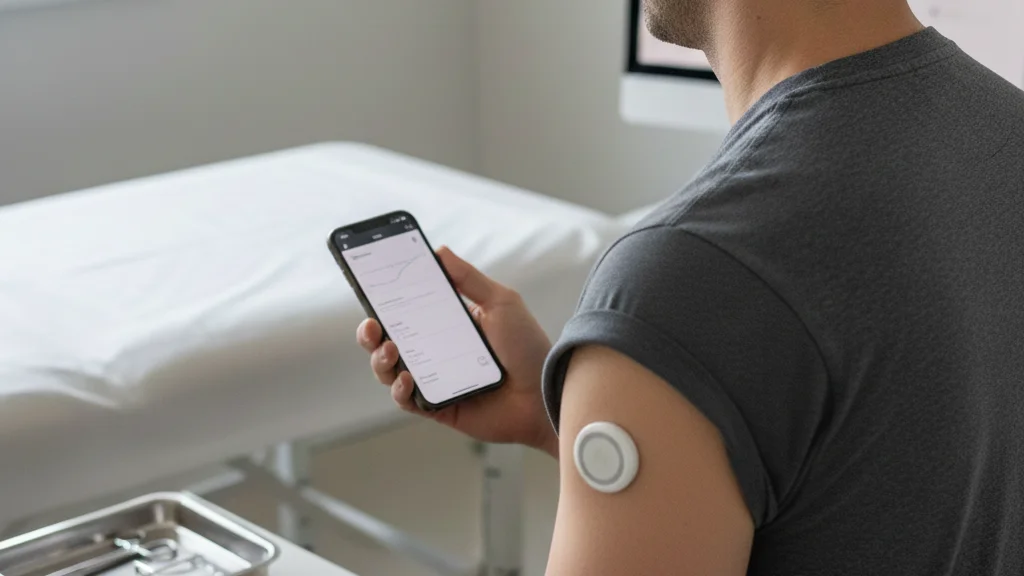
El seguimiento del compromiso ayuda a las organizaciones sanitarias a ver lo que funciona y a detectar las carencias. Aquí tienes una lista de control de métricas en la que puedes confiar:
-
Tasa de activación - % de pacientes que empiezan a utilizar portales, aplicaciones o telesalud.
-
Frecuencia de uso - la frecuencia con la que los pacientes se conectan, abren aplicaciones o interactúan con herramientas digitales.
-
Adhesión - seguir los planes de tratamiento, tomar los medicamentos, acudir a las citas.
-
Tasa de respuesta - participación en encuestas, formularios de opinión o módulos educativos.
-
Satisfacción - resultados comunicados por los pacientes o Net Promoter Scores (NPS).
-
ROI - beneficios financieros y operativos, como la reducción de hospitalizaciones, la disminución de ausencias y el ahorro de tiempo del personal.
Calcular el ROI es sencillo:
1
Determinar los costes
Tecnología, formación del personal, marketing, apoyo.
2
Medir los beneficios
Mejora de los resultados, eficiencia, adherencia y reducción de los reingresos.
3
Rentabilizar los beneficios
Asignar valores en dólares (por ejemplo, el coste ahorrado por el menor número de visitas al hospital).
4
ROI (%)
(Beneficios monetizados - costes) ÷ costes × 100
Mediante el seguimiento de estas métricas, las clínicas y las empresas farmacéuticas pueden ver el impacto real, justificar las inversiones y mejorar las estrategias de participación.
Conclusión: crear una estrategia eficaz de participación de los pacientes
Esperamos que estas estrategias y herramientas digitales de participación del paciente le den ideas prácticas para hacer más fluidas las operaciones diarias en su clínica. Incluso los pequeños cambios, como enviar recordatorios o mostrar vídeos educativos cortos, son importantes.
¡Si quiere empezar a atraer a los pacientes con animaciones o modelos 3D interactivos, no dude en contacto VOKA! Podemos ayudarle a encontrar o crear contenidos adaptados a sus necesidades, para que pueda sorprender a sus pacientes en su próxima consulta.
FAQ
1. ¿Qué significa la participación del paciente en la atención sanitaria?
En pocas palabras, el compromiso del paciente se produce cuando las personas asumen un papel activo en su salud. Siguen los tratamientos, toman decisiones con conocimiento de causa y utilizan herramientas para mantener el rumbo.
2. ¿Cómo pueden las organizaciones sanitarias mejorar el compromiso de los pacientes?
Las organizaciones sanitarias pueden fomentar el compromiso ayudando a las personas a participar en su atención. Esto significa compartir información clara, realizar comprobaciones periódicas y utilizar aplicaciones de anatomía, vídeos y otras herramientas digitales para facilitar la vida de los pacientes.
3. ¿Cuáles son ejemplos de herramientas de participación del paciente?
Algunos ejemplos son los portales de pacientes, las aplicaciones sanitarias móviles, las plataformas de telesalud, los sistemas de monitorización remota de pacientes, los chatbots, los asistentes virtuales y las herramientas de visualización.
4. ¿Cómo se mide el compromiso de los pacientes?
Las métricas clave incluyen la tasa de activación, la frecuencia de uso, la adherencia a los planes de tratamiento, las tasas de respuesta, las puntuaciones de satisfacción y el ROI de la participación del paciente. Su seguimiento ayuda a las clínicas y a los profesionales sanitarios a ver qué funciona y qué no, y a ajustar las estrategias de participación en consecuencia.
5. ¿Por qué es importante la participación del paciente?
Un mayor compromiso conlleva mejores resultados sanitarios y una mayor confianza entre pacientes y proveedores. Por parte de la clínica, significa menos citas perdidas, menor carga de trabajo administrativo y reducción de gastos a largo plazo.
Índice
Gracias por su comentario.
Tu comentario ha sido enviado a moderación y se publicará en breve. Le enviaremos un correo electrónico cuando esté disponible.